心リハ指導士試験の「本丸」である虚血性心疾患(AMI・狭心症)の試験対策決定版!本記事では、STEMIとNSTEMIの違い、CABGの適応、MONAなどの初期対応から、絶対に出題される「合併症」や運動処方(FITT)まで、公式テキスト「必携」の重要ポイントを徹底解説。最後にオリジナル模擬問題(解答・解説付き)も用意しています!

心リハ指導士試験を受けるなら、絶対に避けて通れないのが『虚血性心疾患』です。患者数も圧倒的に多く、試験での出題頻度もナンバーワン!まさに試験の『本丸』と言える分野ですね。
今回は、病態生理から最新の治療ガイドライン、そして具体的な運動処方までを『試験に出るポイント』にギュッと絞って解説します。最後に確認問題もあるので、ぜひ力試ししてみてください!
- ACSの初期対応と分類(STEMI vs NSTEMI)
- 試験に出る!初期治療「MONA」とCABGの適応
- 虚血性心疾患に対する運動処方(FITT)とエビデンス
- 知識を定着させる「オリジナル模擬問題(4問)」
虚血性心疾患とは?(定義と分類)
虚血性心疾患とは、冠動脈の狭窄や閉塞によって心筋への血流が不足し、心筋が壊死したり機能不全に陥る疾患の総称です。
試験に出る!分類の全体像
まずは、この疾患群がどのように分類されているかの全体像を把握しましょう。
| 虚血性心疾患の分類 |
|---|
| 1. 急性冠症候群(acute coronary syndrome:ACS) ①急性心筋梗塞(AMI) ②不安定狭心症(UAP) ③心臓突然死 |
| 2. 陳旧性心筋梗塞(old myocardial infarction:OMI) |
| 3. 梗塞後狭心症(post infarct angina:PIA) |
| 4. 労作性狭心症(effort angina pectoris:EAP) |
| 5. 無症候性心筋虚血(silent myocardial ischemia:SMI) |
| 6.冠攣縮性狭心症(coronary spastic angina:CSA) |
ACSの初期対応分類(STEMI vs NSTE-ACS)
救急外来での心電図所見によって、治療方針(カテーテルを急ぐかどうか)が明確に分かれます。
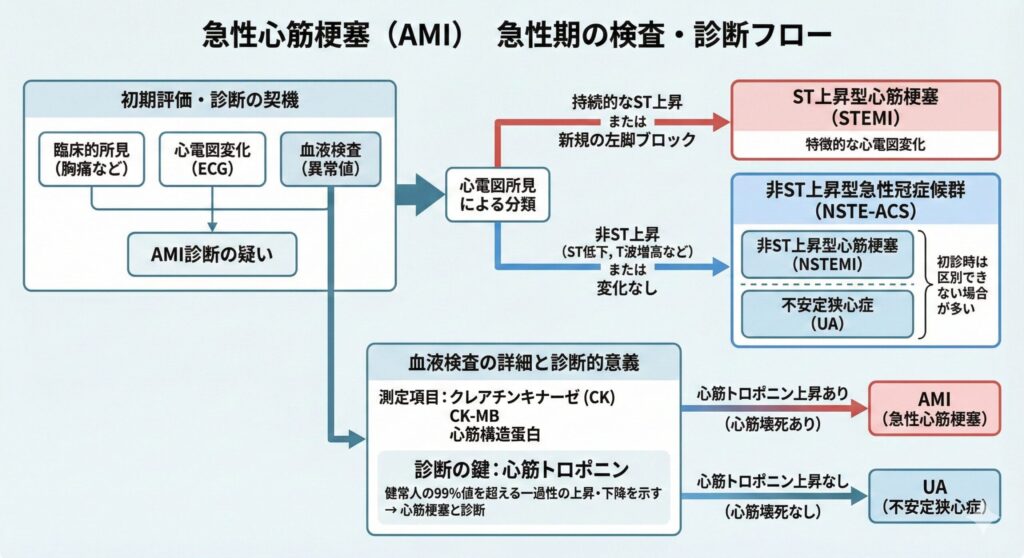
| 分類 | 心電図所見と治療方針 |
|---|---|
| 1. STEMI (ST上昇型心筋梗塞) |
・持続的なST上昇、または新規の左脚ブロック。 ・緊急PCI(再灌流療法)の絶対適応! (※発症12時間以内、来院90分以内が目標) |
| 2. NSTE-ACS (非ST上昇型急性冠症候群) |
・ST上昇を認めないもの。 ・心筋トロポニンが上昇していれば「NSTEMI」、なければ「UAP(不安定狭心症)」と診断。 |
治療概要と合併症への注意
初期治療と再灌流療法
急性心筋梗塞の初期治療は、英語の頭文字をとって「MONA(モナ)」と覚えます。これは試験でもよく問われます。
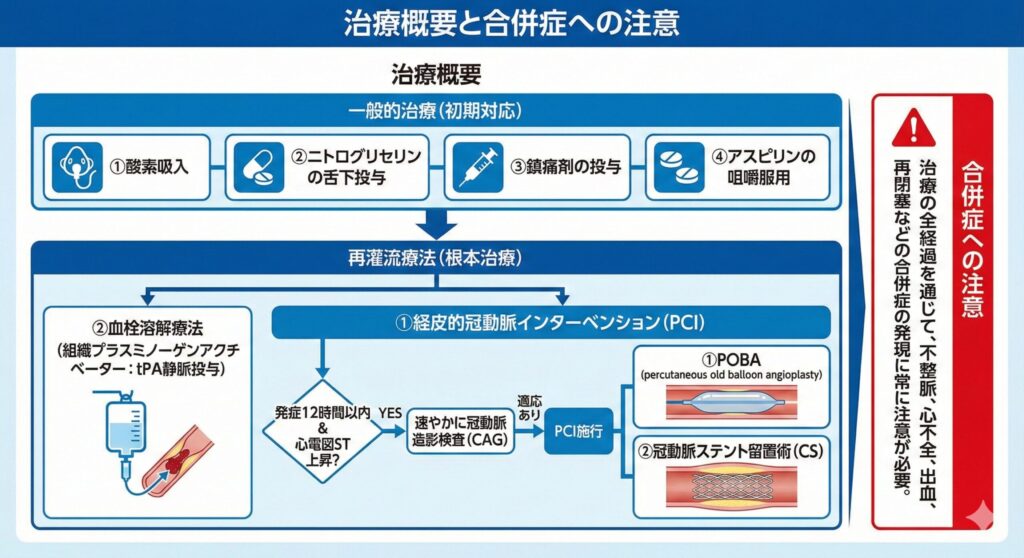
- Morphine(モルヒネなどの鎮痛薬)
- Oxygen(酸素吸入:低酸素血症がある場合)
- Nitrates(硝酸薬:ニトログリセリン)
- Aspirin(アスピリン:抗血小板薬)
その後、速やかに以下の再灌流療法を行います。
- PCI(経皮的冠動脈インターベンション): バルーン拡張(POBA)や冠動脈ステント留置術(DES)を行います。来院後90分以内の再灌流が推奨されます。
- 血栓溶解療法(t-PA静脈投与): PCIができない施設や搬送に時間がかかる場合に行われます。
治療の選択(PCI vs CABG)
薬物療法でコントロールできない場合、血行再建術(PCIかCABGか)が選択されます。
ガイドラインでは、以下の場合はPCIよりも外科手術であるCABG(冠動脈バイパス術)が推奨される傾向にあります。
- 左主幹部病変(LMT)
- 多枝病変(3枝病変など)
- 糖尿病合併例
- 心機能低下例
💡 「複雑で重症な病変ほどCABGが選ばれる」と覚えましょう!
よくみられる合併症と対象法
これら合併症は心筋壊死の程度や部位によってみられます。
特に「機械的合併症」は発症後2~3日以内に生じやすいため、バイタルサインや自覚症状を観察しながらこれら合併症に注意して心臓リハビリを行っていきます。
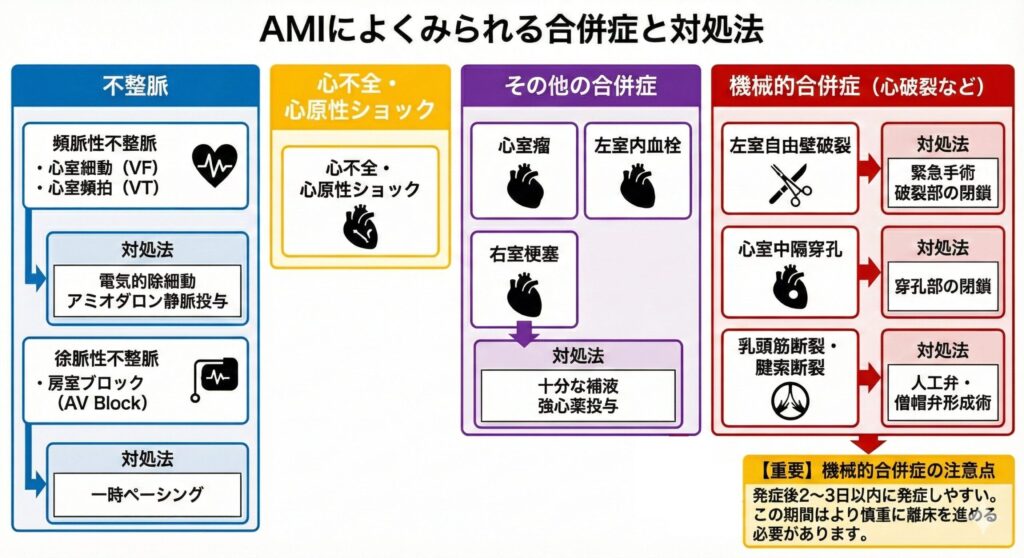
| 合併症の種類 | 具体的な症状・病態 | 試験に出る対応法 |
|---|---|---|
| ポンプ失調 | 左室機能低下による心不全(Killip分類で評価) | 利尿薬、血管拡張薬、カテコラミン、重症例はIABPなどの補助循環 |
| 致死性不整脈 | VT(心室頻拍)、Vf(心室細動)など。発症48時間以内に特に注意。 | 除細動(DC)、アミオダロン静脈投与など |
| 機械的合併症 | 心室中隔穿孔、乳頭筋断裂、心破裂など。発症2~3日後に注意。 | 外科的手術(パッチ閉鎖術、弁置換術など)が必須。 |
| 右室梗塞 | 下壁梗塞に合併しやすい。静脈還流が低下し低血圧に。 | 十分な輸液と強心薬投与。(※利尿薬や血管拡張薬は原則禁忌!) |
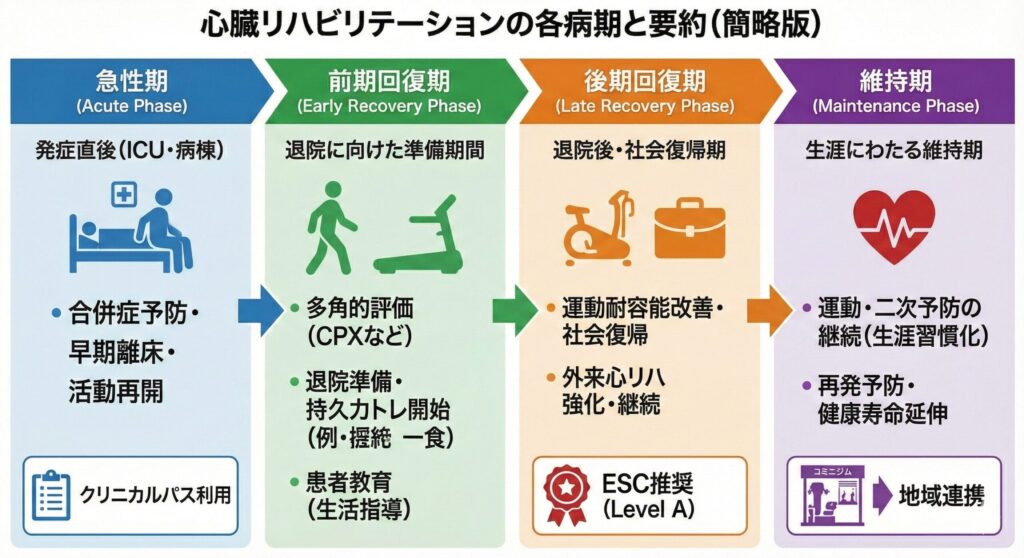
急性心筋梗塞(AMI)のリハビリ
AMIのリハビリは、時期によって「急性期」「回復期」「維持期」に分かれます。
AMIのリハビリの目的と流れ
- 急性期(発症〜退院): ICUでの早期離床。廃用症候群(deconditioning)の予防が目的。
- 回復期(退院〜3ヶ月): CPXを実施し、科学的な運動処方に基づき運動耐容能を上げる。社会復帰と二次予防の徹底。
- 維持期(生涯): スポーツジムや在宅での運動継続。
有酸素運動の処方例
有酸素運動とレジスタンストレーニングの処方例です。CPXを実施している場合は、AT(嫌気性代謝閾値)の心拍数や、ATの1分前のワット数を基準に負荷量を調整します。
| 項目 | 有酸素運動 | レジスタンストレーニング |
|---|---|---|
| F(頻度) | 週3~5回 | 週2~3回(※連日は避ける) |
| I(強度) | Borg指数 11~13(楽~ややきつい) ※CPX可能ならATレベル |
Borg指数 11~13 1RMの 30~40%から開始 |
| T(時間) | 1回 20~60分程度 | 1セット 10~15回 × 1~3セット |
| T(種類) | 歩行、自転車エルゴメーター | 自重スクワット、ゴムチューブなど |
狭心症・PCI後の運動療法に関しても、Hambrechtらの研究(COURAGE試験など)から、「PCI単独よりも、PCI+継続的な運動療法の方が予後改善効果が優れている」ことや、再入院予防効果があることが示されています。
虚血性心疾患に対するリハビリの効果
ここも試験頻出です。「何が改善して、何が変わらないか」を整理しましょう。
- 冠危険因子の改善: 脂質異常症、高血圧、糖尿病、肥満、喫煙率の低下。
- 運動耐容能の向上: 最高酸素摂取量(Peak VO2)の増加。
- 冠循環の改善: 血管内皮機能の改善、側副血行路の発達。
- 自律神経機能の改善: 交感神経の抑制、副交感神経の亢進(心拍変動の改善)。
- 予後の改善: 心血管死の減少、再入院の抑制。
※注意:かつては「動脈硬化そのもの(狭窄度)は改善しない」と言われていましたが、近年は積極的な脂質管理と運動によりプラークの退縮(退化)も期待できるとされています。
模擬問題に挑戦!(全4問)
実際の試験を想定した問題です。解説までしっかり読んで知識を定着させましょう。
「解答と解説を見る」をタップすると答えが表示されます。
さいごに

ここまでご覧いただきありがとうございます。
今回は、心リハ指導士の試験対策として虚血性心疾患の病態から診断方法、そして心リハにおける運動処方まで解説しました。
虚血性心疾患は、病態(ACSか安定狭心症か)、治療法(PCIかCABGか)、そして合併症リスクを総合的に判断してリハビリを進める必要があります。
試験では「右室梗塞に利尿薬はNG」「安定狭心症にはPCIより運動療法」といった、少し引っ掛けのような知識も問われます。今回の記事で整理したポイントを、ぜひ「必携」と照らし合わせながら復習してみてください!

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
参考文献
- 日本心臓リハビリテーション学会(2022).「-指導士資格認定試験準拠- 心臓リハビリテーション必携」増補改訂版. pp76-91, 244-246, 267-273.
- 日本循環器学会/日本心臓リハビリテーション学会(2021).「心血管疾患におけるリハビリテーションに関するガイドライン」.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf.



コメント