大動脈解離の患者さん、リハビリで血圧を上げたら破裂しそうで怖い…」と悩んでいませんか?本記事では、心リハ指導士が絶対に知っておくべき「Stanford分類(AとBの違い)」や「偽腔の血流状態」、「心タンポナーデ等の重大な合併症」について分かりやすく図解・表解で解説します。

最近、大動脈解離の患者さんを担当するようになったんだけど、病態が難しくて、どうやってリハビリを進めていいかすごく不安で困っているんだよね…。血圧を上げたら破裂しちゃいそうで怖いし。

大動脈疾患って病態が複雑で、病型によって治療方針が全く異なるから不安になるの、すごくわかるよ…!
だからこそ今回は、大動脈解離の概要と治療内容、そして最も重要なリスク管理について『前編』と『後編』に分けて世界一わかりやすく解説するね!

本当に!明日からカルテを見るのが怖くなくなるような情報、助かります!
- 大動脈解離とは?(エントリーと偽腔のメカニズム)
- 手術か保存か?「Stanford分類(AとB)」の決定的な違い
- 絶対に見落とせない!「重大な合併症と血流障害」
- 病型と時期に応じた3つの治療方針(内科・外科・慢性期)
はじめに
大動脈解離は、解離の場所(病変部位)や偽腔(裂けた隙間)の血流状態の違いにより、治療内容やリスク管理の厳しさが大きく異なります。
そのため、私たちセラピストはカルテから「術式や保存的治療の違い」や「起こりうる合併症」の情報を正確に読み取る必要があります。今回は【前編】として、急性大動脈解離の概要とリスク管理の基礎を解説します。
※主に『2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン』等を参考に作成しています。
大動脈解離とは?
大動脈解離とは、以下のように定義されています。
大動脈壁の中膜レベルが二層に剥離して動脈走行に沿って二腔になった状態を大動脈解離とよぶ
理学療法テキスト 内部理学療法学 循環・代謝 第2版より引用
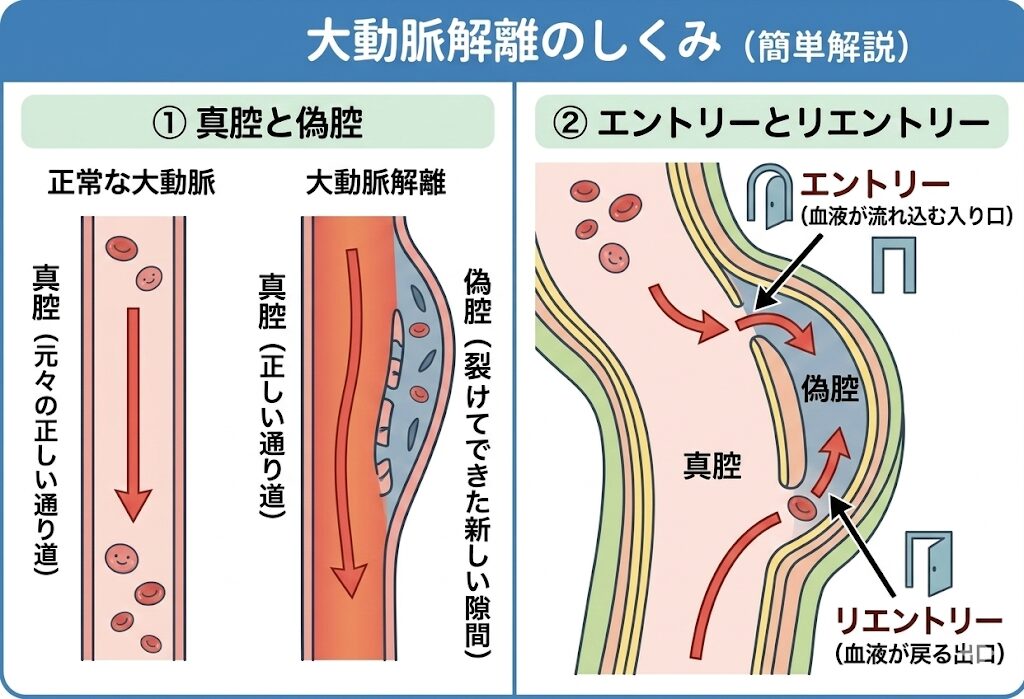
- 真腔と偽腔: 元々の正しい血液の通り道を「真腔(しんくう)」、裂けてできた新しい隙間を「偽腔(ぎくう)」と呼びます。
- エントリーとリエントリー: 内膜が裂けて血液が流れ込む最初の入り口を「エントリー」、偽腔から再び真腔へと血液が戻る出口を「リエントリー」と呼びます。
治療適応に対する病型分類
治療方針(緊急手術をするか、薬で血圧を下げるか)を決定するため、主に以下の2つの観点から分類されます
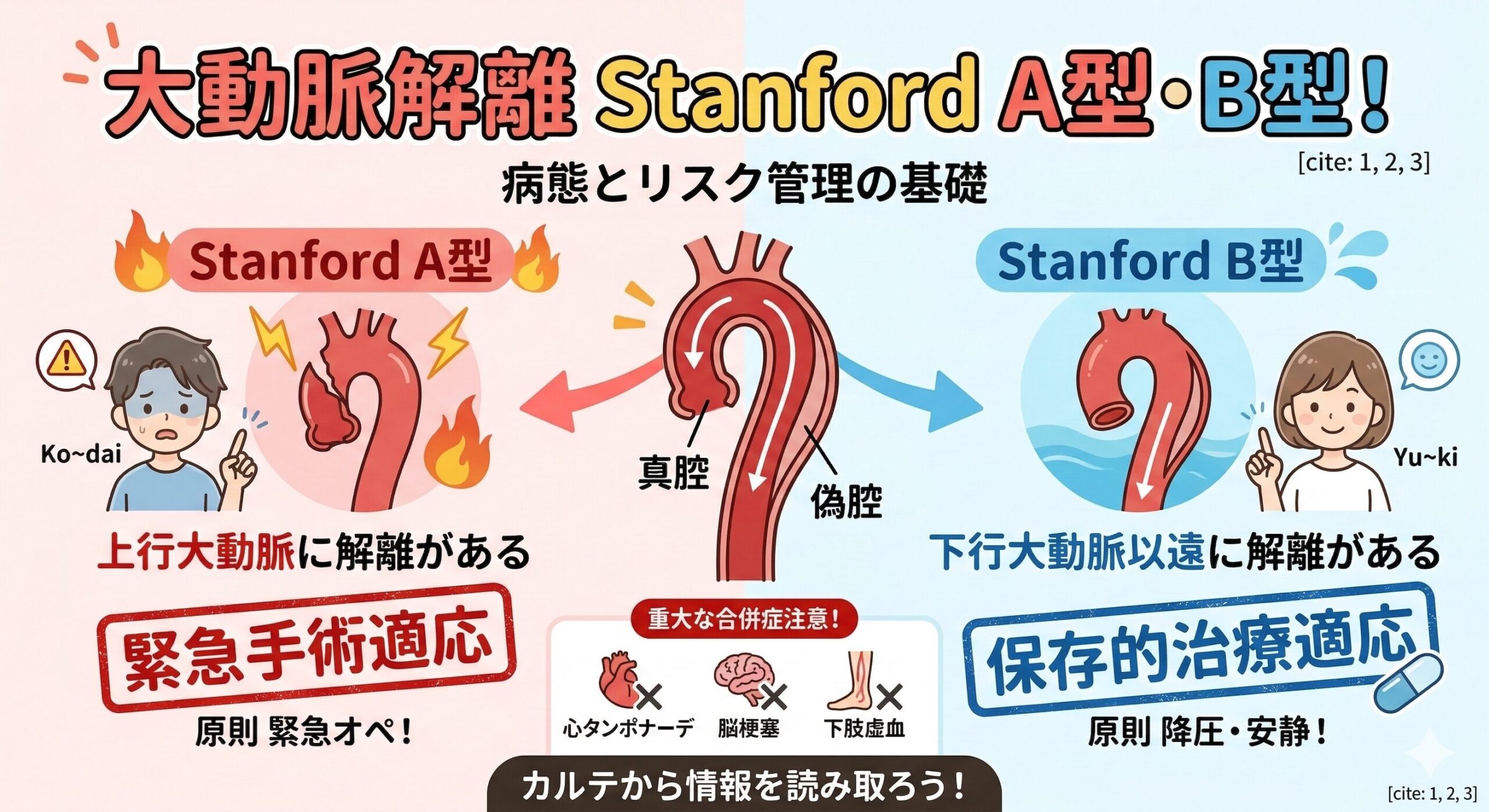
Stanford(スタンフォード)分類
最も臨床で使われる分類です。解離が「上行大動脈」に及んでいるかどうかで、AとBの2種類に分けられます。
| 分類 | 病態の特徴 | 治療の原則 |
|---|---|---|
| Stanford A型 | 解離が上行大動脈を含んでいるもの。心破裂等のリスクが極めて高い。 |
原則:緊急外科手術(人工血管置換術など)。 ※超高齢・重度合併症等で手術不能な場合のみ、厳格な降圧による保存的治療。 |
| Stanford B型 | 解離が上行大動脈を含まない(下行大動脈以遠)もの。 |
原則:保存的治療(降圧・安静)。 ※ただし合併症(切迫破裂、臓器虚血など)がある場合は、ステントグラフト(TEVAR)や外科手術の適応。 |
偽腔の血流状態による分類
偽腔(裂けた隙間)の血流状態によっても、予後や治療方針が変わります。
- 偽腔開存型: 偽腔に血流がビュンビュン流れている状態(拡大・破裂のリスクが高い)。
- 血栓閉塞型: 偽腔に血流がなく、血栓で満たされて固まっている状態(比較的安定)。
- ULP型: 血栓化した偽腔の一部に、潰瘍のような血液の突出(Ulcer-like projection)が見られる状態(再解離や破裂の危険サイン)。
病期(発症からの期間)による分類
病期によって4種類に分類されます。
- 超急性期:発症から48時間以内の時期
- 急性期:発症から2週間以内の時期
- 亜急性期:2週間から2ヶ月までの時期
- 慢性期:2ヶ月を超える時期
絶対に知っておくべき重大な合併症
大動脈解離のリハビリにおいて、最も警戒すべきなのが以下の合併症です。
大動脈の外側の壁まで破れると大出血を起こします。特に解離が心臓の根本(上行大動脈)に及び、心臓を包む袋(心膜腔)に血液が漏れ出すと「心タンポナーデ」という状態になり、突然死の最も大きな原因となります。
大動脈から枝分かれする血管(脳、心臓、腸、腎臓、手足へ向かう血管)が、裂けた壁(フラップ)によって塞がれたり圧迫されたりして、各臓器に血液がいかなくなる状態です。これにより、脳梗塞、心筋梗塞、腸管壊死、腎不全、対麻痺(脊髄虚血)など重篤な障害を引き起こします。
解離が大動脈基部(大動脈弁のすぐ近く)に及ぶと、弁の構造が壊れて正常に閉じなくなり(逆流)、急速に急性心不全を引き起こします。
発症の危険因子
最も大きな原因は高血圧であり、解離患者の約8割に高血圧の合併が見られます。その他にも以下の要因が発症リスクを高めます。
- 生活習慣・加齢: 動脈硬化、喫煙、加齢(発症のピークは70歳代)。
- 遺伝的要因: マルファン症候群やエーラス・ダンロス症候群など、生まれつき血管の組織が脆い遺伝性疾患。
- その他: 大動脈二尖弁、大動脈縮窄症などの先天性疾患、血管炎、激しい運動(重量挙げなど)、コカインなどの薬物使用、妊娠、睡眠時無呼吸症候群など
治療の分類と方針
病型分類によって、主に3つのアプローチで治療が行われます。
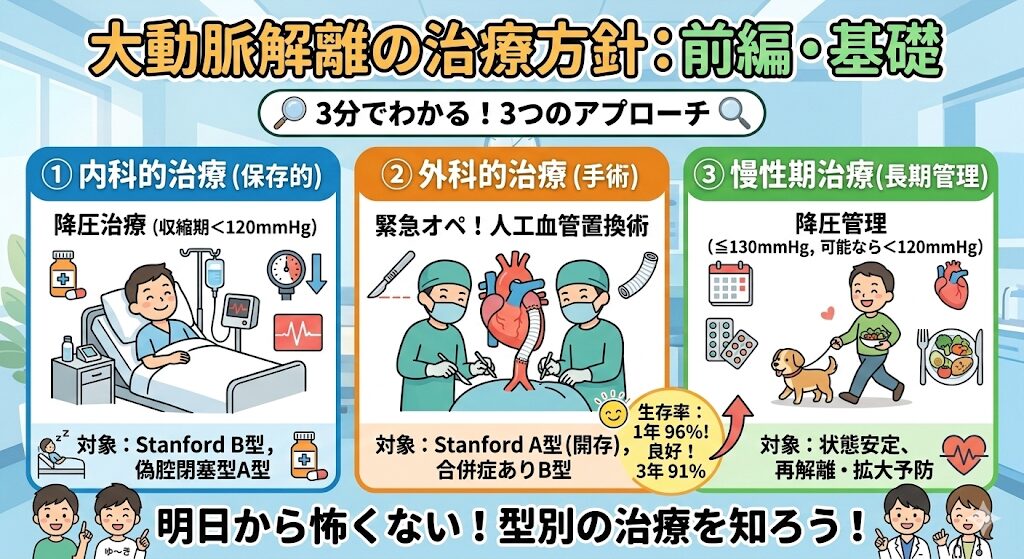
内科的治療(保存的加療)
- 緊急入院して、「収縮期血圧<120mmHg」の降圧治療を行います。
- Stanford B型・偽腔閉塞型のStanford A型は、重大な合併症がなければ、降圧治療を行います。
外科的治療
- 偽腔開存型のStanford A型、特に心タンポナーデや中等度以上の大動脈弁逆流、上行大動脈径が50mm以上を認める症例については、「緊急人工血管置換術」の絶対適応となります。
- 慢性期の大動脈解離においても、A型で大動脈径が50~55mm以上に拡大した場合や、B型で切迫破裂のサインがある場合は手術適応となります。
- Stanford B型で高齢や合併症により開胸手術が困難な場合には、カテーテルを用いた「大動脈内ステントグラフト内挿術(TEVAR)」が選択されます。
💡 生存率のデータ: 手術に成功した場合、急性A型大動脈解離患者の1年生存率は約96%、3年生存率は約91%と、近年は非常に良好な成績が報告されています。
慢性期治療
慢性期で状態が安定した大動脈解離症例は、比較的予後良好とされています。
再解離や拡大を防ぐため、「収縮期血圧 ≦ 130mmHg(可能なら120mmHg未満)」を治療目標として、主にβ遮断薬などを用いた降圧管理が一生涯続きます。
さいごに

ここまでご覧いただきありがとうございます。
今回は、大動脈解離の定義やStanford分類の違い、そして命に関わる重大な合併症(血流障害など)の概要について解説しました。
『この患者さんはStanford A型で手術をしたのか、それともB型で保存的に血圧管理をしているのか?』 カルテでここを確認するだけで、リハビリ中の血圧管理の重要性や、観察すべきリスク(麻痺はないか、背部痛はないか等)が明確になります。
次回は【後編】として、具体的な『術後・保存期リハビリテーションの進め方と血圧管理プログラム』について解説します!
👉 次回の記事はこちら:【後編】大動脈解離のリハビリとリスク管理|Stanford B型の血圧基準と退院指導

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
参考文献
- 日本循環器学会/日本心臓血管外科学会/日本胸部外科学会/日本血管外科学会合同ガイドライン. 2020年改訂版大動脈瘤・大動脈解離診療ガイドライン, 2020.https://www.j-circ.or.jp/cms/wp-content/uploads/2020/07/JCS2020_Ogino.pdf
- Weigang E, et al. Management of patients with aortic dissection. Dtsch Arztebl Int. 2008 Sep;105(38):639-45. doi: 10.3238/arztebl.2008.0639. Epub 2008 Sep 19.https://pmc.ncbi.nlm.nih.gov/articles/PMC2680572/
- Strayer RJ, Shearer PL, Hermann LK. Screening, evaluation, and early management of acute aortic dissection in the ED. Curr Cardiol Rev. 2012 May;8(2):152-7.https://pmc.ncbi.nlm.nih.gov/articles/PMC3406274/



コメント