
最近、患者さんのCPX(心肺運動負荷試験)のデータを見るようになったんだけど、グラフの線が多すぎて、肝心の「AT(嫌気性代謝閾値)」の判定に全然自信が持てないんだよね…。

CPXのデータ解釈、最初はつまずきやすいポイントだよね。でも大丈夫!今回はCPX初心者でも簡単にできる「ATの判別方法」と、そのデータをどう臨床に活かすかについて分かりやすく解説するね。

本当に?それはすごく助かる!
- 嫌気性代謝閾値(AT)とは何か?
- 絶対に押さえるべき「ATの判別法(V-slope法など)」
- 心臓リハビリテーションにおけるATの活用方法
はじめに
みなさんは心肺運動負荷試験(CPX)を施行した際、自信をもってAT(Anaerobic Threshold)を判別できていますか?
はっきりと折れ線(変曲点)がわかる場合もあれば、各データがバラバラに散らばって表示され、ATを特定するのが非常に困難なケースも多いと思います。
そんな「AT判定迷子」の皆さんを救うため、今回はATを同定するための標準的な判別方法(V-slope法やTrend法)と、臨床現場での具体的なAT活用方法(運動処方への応用)について徹底解説します。
嫌気性代謝閾値(AT)とは
嫌気性代謝閾値は、有酸素代謝から無酸素代謝に移行する直前の運動強度のことを指します。
英語ではAnaerobic Threshold(AT)のほか、Ventilatory Threshold(VT:換気閾値)やLactate Threshold(LT:乳酸閾値)など様々な表現がされますが、臨床現場では一般的に「AT(エーティー)」と呼ばれます。
「心血管疾患におけるリハビリテーションに関するガイドライン」を見ても、臨床現場において「運動処方」「安全な運動強度設定」「予後評価」の観点からAT判定の意義は非常に高くなっています。ATは心疾患患者の運動療法において最も重要な指標となるため、適切に判定するスキルが求められます。
AT・CPXの基礎知識
ATの生理的意義
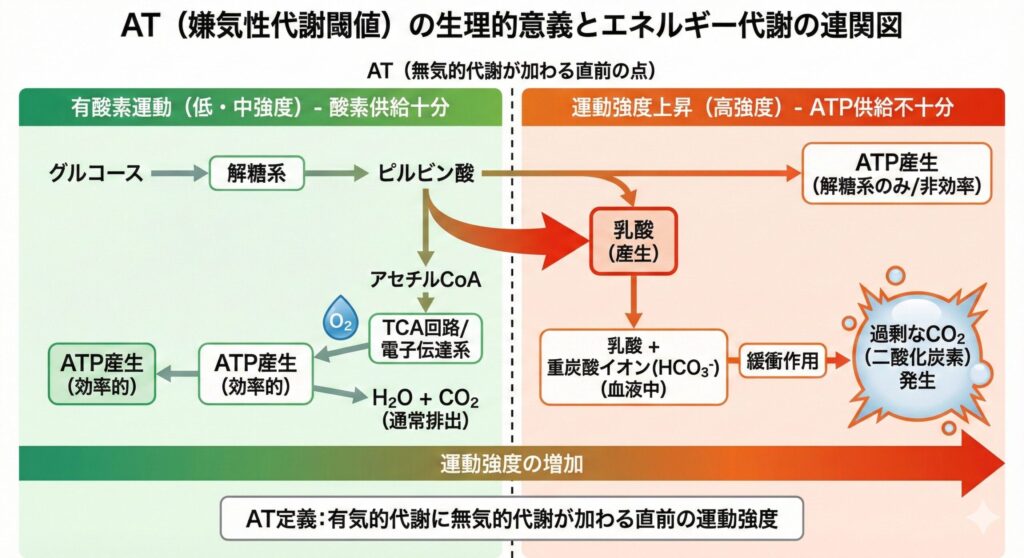
運動時のエネルギー代謝として、通常、酸素供給が十分な環境下(有酸素運動)においては、解糖系にてグルコースから産生されたピルビン酸はアセチルCoAとなり、これがTCA回路から電子伝達系を経由してH2OとCO2に分解され、効率よくATP(エネルギー)が産生されます。
しかし、運動強度が高くなると、有酸素代謝のみではATPの産生が追いつかなくなります。すると筋肉内の解糖系が亢進し、無酸素代謝(嫌気性代謝)によるエネルギー産生が加わります。
この時、ピルビン酸の代謝産物として「乳酸」が産生されます。産生された乳酸は血液中の重炭酸イオン(HCO3-)によって緩衝(中和)され、その結果として過剰なCO2(二酸化炭素)が発生します。
ゆえに、この「有酸素代謝に無酸素代謝(嫌気性代謝)が加わる直前の運動強度」がATと定義されています。
CPXにおけるATの位置づけ
ATは、健常者のみならず心疾患患者の「運動耐容能」や「生命予後」の指標として重要です。
運動処方を提案する際、AT時点での心拍数やMETsなどを上限の指標にすることで、心臓に過度な負担をかけず、安全かつ効果的な運動療法を提供することができます。
そのため、ATの定量的評価は、生命予後の判定のみならず治療戦略の立案やリハビリ効果判定に不可欠となっています。
絶対に押さえるべき「AT判定法」
では、実際にCPXのデータ(呼気ガス分析)からどうやってATを見つけるのでしょうか?
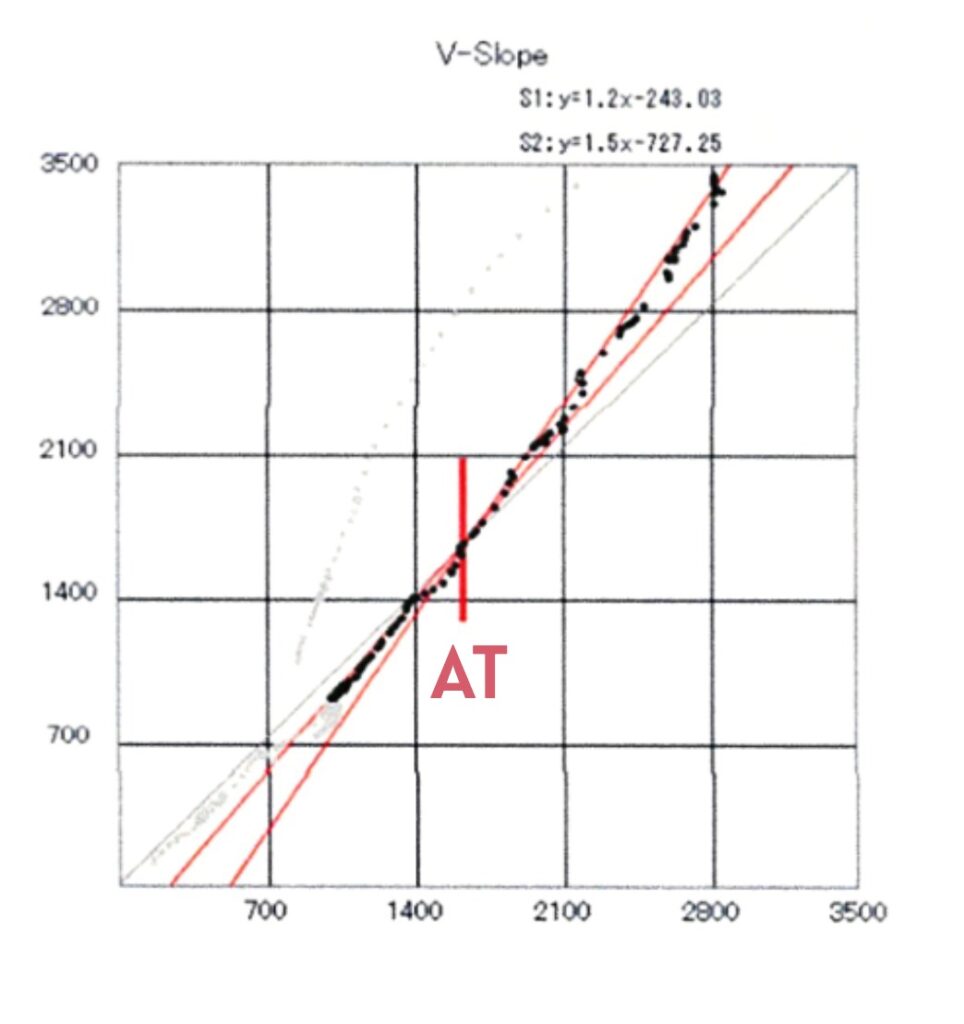
- VO2に対するVCO2の上昇点(V-slope法)
- VO2に対するVEの上昇点
- 運動強度に対するR(ガス交換比)の上昇開始点
- VE/VCO2は増加しないが、VE/VO2は増加する点
- PETCO2は増加しないが、PETO2は増加する点
上記の「1.」の基準を用いて判定する方法を「V-slope法(ブイスロープ法)」と呼びます。
また、これらの項目を複合的に捉え、各指標の時系列的な経過から総合的にATを判定する方法を「Trend法(トレンド法)」といいます。
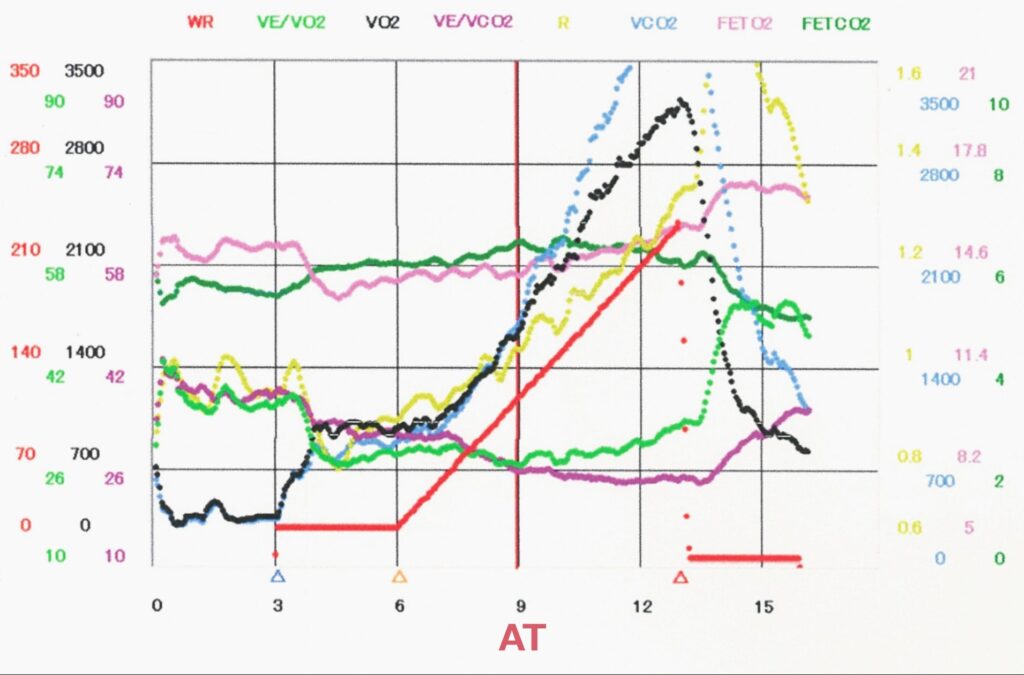
💡 判定のメカニズム
乳酸の緩衝によりCO2が過剰に産生されると、身体はそれを排出しようとして換気が亢進(Hyperventilation)します。そのため、VE(分時換気量)やVCO2(二酸化炭素排出量)の急激な変化(折れ線グラフの曲がるポイント)を読み取ることで、ATを判定することができます。
⚠️ 判定が困難なケース
運動耐容能が極端に低い患者さんや、呼吸パターンの乱れがある場合はATを正確に判定できないことがあります。特に重症心不全患者さんに見られる「周期性呼吸(Oscillatory Ventilation)」と呼ばれる、運動中に換気量が波打つように変動する異常な呼吸パターンが出現した場合は、ATの決定が著しく困難になります。
臨床応用 — 心臓リハビリテーションにおけるATの活用
心リハの運動療法において運動処方をする際は、「FITT-VP」の原則に基づいて行います。
- F (Frequency): 頻度
- I (Intensity): 強度
- T (Time): 時間
- T (Type): 種類(様式)
- V (Volume):運動量
- P (Progression/Revision):漸増/改訂
ここでは、「T:種類」を自転車エルゴメーターとした場合の、「I:強度」の決定にATをどう活用するかを解説します。
運動負荷試験に基づく運動強度の決定方法として、「ATレベルでの処方」が強く推奨されています。 ATレベルの運動強度は、持続的な運動が可能であり、進行的な代謝性アシドーシス(血液が酸性に傾くこと)を伴わないため、安全性が担保された強度とされています。
さらにガイドラインにおいても、中等度持久性トレーニング(ATレベルでの運動)は「推奨クラスⅠ」かつ「エビデンスレベルA」と最高ランクの評価を受けており、臨床上最も重視すべき指標です。
AT処方のメリット
AT以下の運動強度でリハビリを行うことには、以下のような明確なメリット(生理学的特徴)があり、医学的安全性が非常に高いことがわかります。
- 血中乳酸の持続的な上昇がない
- 危険な代謝性アシドーシスが起こらない
- 血中カテコラミンの著明な上昇(過緊張)がない
- 運動強度の増加に対する心拍応答が正常に保たれる
⇒ これらにより、致死性不整脈の誘発、著明な頻脈への移行、過度な血圧上昇による循環機能の破綻を未然に防ぐことができます。
具体的な処方指標
ATを判定した後、実際の運動処方箋には以下の数値を指標として記載します。
- AT HR(AT到達時の心拍数)
- AT 1分前のWatts(仕事率)
- AT METs(運動強度)
不整脈などで心拍応答が不正確な場合を除き、基本的には「① AT HR(心拍数)」を上限の基準として運動処方を行うことが多いです。また、エルゴメーターの設定負荷量としては、身体の生理学的な反応の遅れ(Lag)を考慮し、「② AT到達の1分前のワット数」を採用することが実践的で安全とされています。
予後評価・リスク層別化へのインプリケーション
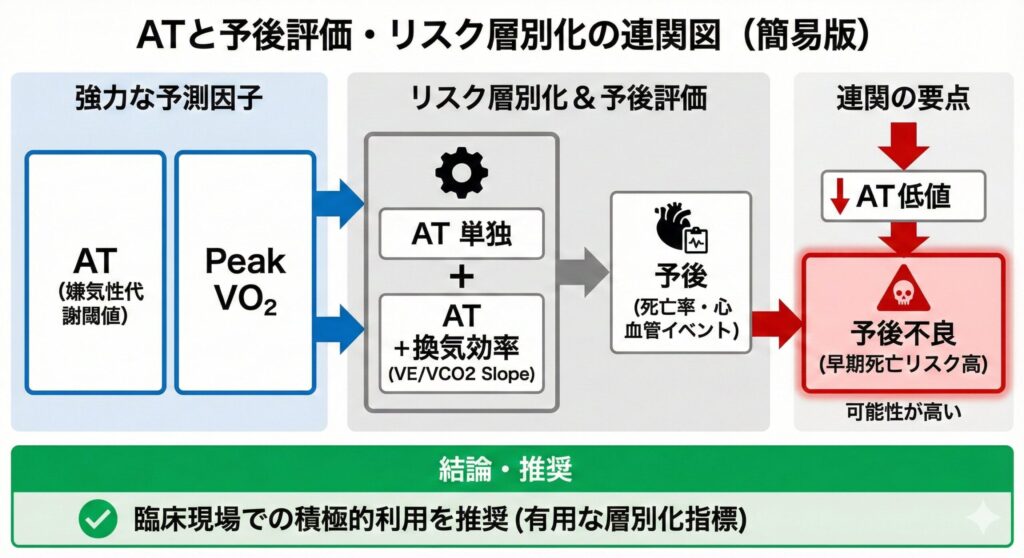
ATは、Peak VO2(最高酸素摂取量)と並び、生命予後(死亡率や心血管イベント発生率)を予測する強力な因子として知られています。
Gittらの研究では、「ATが11 ml/kg/min未満の場合、死亡や心イベント発生率が有意に高くなる」ことが示されています。ATの単独評価、または換気効率(VE vs VCO2 Slope)との組み合わせによるリスク層別化は、多変量調整後でも強力な予後評価ツールとなることが証明されています。
したがって、「ATが低値であればあるほど、予後が不良である可能性が高い(早期死亡リスクも非常に高くなる)」ことが示唆されます。このことから、ATは心疾患患者の運動耐容能や生命予後のリスク層別化に非常に有用であり、日常的な臨床現場でも積極的な活用が強く推奨されています。
注意すべき点・限界
ATは1回測定で決定される点ですが、患者の状態(体調・服薬・合併症)によって変動しますので定期的な再測定が望まれます。
測定機器・プロトコール・マスク漏れ・被験者協力度など物理的・技術的な影響を受けやすいため、測定条件の統一とデータの信頼性確保が不可欠となります。
非CPX施設・高齢・重症例ではAT以外の代替指標(例:トークテスト、Borgスケール、簡易心拍数法)を併用することも検討されます。
さいごに

最後までご覧いただきありがとうございます。
今回は、今回はCPXにおけるATの判定方法と、その臨床応用について解説しました。
ATの的確な判定は、心臓リハビリや理学療法において「運動処方 × 安全性 × 予後改善」を支える重要なキー(鍵)となります。呼気ガス分析による精緻な判定が可能になれば、患者さん一人ひとりに合わせたより個別化された効率的な運動療法が設計できるようになります。
ただし、それは「適切な測定体制」「患者さんの協力」「正確なデータ解釈」が揃って初めて価値を発揮します。実臨床において、各施設・各チームがATをただ“測るだけ”から“活かす”段階へ移行していくことが、今後の心リハの質向上に繋がるといえます。
今回、主に参考にした図書は、「2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン」と、安達仁先生著の「CPX・運動療法ハンドブック」です。
さらに詳しく学びたい方へ
9パネルの読み方や、概要から適応・実施プロトコールなどの実践的な内容は、以下の記事で深掘りして解説しています。ぜひ合わせてご覧ください!
▼CPXの概要・禁忌、実施プロトコールなどの入門はこちら
▼CPX各指標(9パネル)の解釈・読み方はこちら
▼心不全の「息切れ」原因(Ergoreflex)についてはこちら
参考文献
- Ann M Swank et al.:Modest Increase in Peak VO2 is Related to Better Clinical Outcomes in Chronic Heart Failure Patients: Results from Heart Failure and a Controlled Trial to Investigate Outcomes of Exercise Training (HF-ACTION),2012.
- Anuradha Lala et al.:Predictive Value of Cardiopulmonary Exercise Testing Parameters in Ambulatory Advanced Heart Failure, 2021.
- Mark Robbins et al.:Ventilatory and Heart Rate Responses to Exercise : Better Predictors of Heart Failure Mortality Than Peak Oxygen Consumption, 1999.
- 2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン, 2021.
- Bishnu P Dhakal et al.:Exercise oscillatory ventilation: Mechanisms and prognostic significance, 2016.
- Terence Kavanagh et al.:Prediction of Long-Term Prognosis in 12 169 Men Referred for Cardiac Rehabilitation, 2002.
- Anselm K Gitt et al.:Exercise Anaerobic Threshold and Ventilatory Efficiency Identify Heart Failure Patients for High Risk of Early Death, 2002.








コメント