【前編】心リハ指導士試験で頻出の徐脈性不整脈(SSS・房室ブロック)の心電図波形の見分け方を徹底解説!迷いやすい「Wenckebach型」と「Mobitz II型」の鑑別点や、300の法則など、基礎からしっかり学べます。

「ウェンケバッハ型とモビッツII型、どっちがどっちだっけ…?」 「心電図検定や心リハ試験で、徐脈の波形が出ると焦ってしまう…」
そんな悩みはありませんか? 徐脈性不整脈は、似たような名前や波形が多く、丸暗記しようとすると混乱します。
今回は、「発電所トラブル(SSS)」と「電線トラブル(房室ブロック)」というイメージを使って、誰でも迷わずに鑑別できる心電図の読み方を解説します! まずはこの「前編」で敵(波形)の正体を見極めましょう。
- マス目の読み方と、瞬時にHRがわかる「300の法則」
- 洞房ブロックと洞停止(SSS)の見分け方
- Wenckebach型とMobitz II型の決定的な違い
- 試験に頻出!危険な「2:1房室ブロックの罠」
はじめに
徐脈性不整脈は、意識消失やめまい、心不全増悪などの症状を伴うリスクのある疾患です。「心臓リハビリを実施することで悪化してしまうのではないか?」と不安に思うセラピストも多いかもしれません。
しかし、すべての徐脈が運動禁忌というわけではありません。「どの波形なら安全か?」を正しく理解することが、プロの腕の見せ所となります。
今回、主に参考にした図書は、『2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン』と、公式テキストである『指導士認定試験準拠 心臓リハビリテーション必携 増補改訂版』です。
また、他の参考書に手を出すよりも、この「必携」を徹底的に読み込むことが合格への近道です。
試験勉強に必須となるテキスト「心臓リハビリテーション必携」は、Amazon等の一般書店では取り扱われていません。 以下の学会公式サイトからのみ購入可能です。
👉 購入はこちら:日本心臓リハビリテーション学会 図書購入ページ
心電図の基本設定と見方
まずは、心電図の「マス目」の読み方を復習しましょう。ここを飛ばすと、ブロック(PQ時間の延長など)の判定ができなくなってしまいます。
標準的な設定(25mm/sec)
心電図の記録紙は方眼紙になっており、「横軸=時間」、「縦軸=電位(電圧)」を表します。
| 単位(目盛り) | 時間(横軸) | 電位(縦軸) | 臨床的意義 |
|---|---|---|---|
| 最小マス (1 mm × 1 mm) |
0.04 秒 | 0.1 mV | QRS幅などの細かい判定 |
| 大マス (5 mm × 5 mm) |
0.20 秒 | 0.5 mV | HRの計算やPQ時間の概算 |
HR(心拍数)の簡易計算(300の法則)
RR間隔の間に「大マス(太線の四角)」がいくつあるかで、瞬時に心拍数を割り出せます。
【式:300 ÷ RR間隔の大マスの数】
- 大マス 1つ = 300 bpm
- 大マス 2つ = 150 bpm
- 大マス 3つ = 100 bpm
- 大マス 4つ = 75 bpm
- 大マス 5つ = 60 bpm
💡 つまり、大マスが「5つ以上」開いていたら、その時点で「徐脈(60bpm以下)」と判断できます!
徐脈性不整脈の全体像
正常の心臓調律(洞調律)の条件から1つでも外れた場合に「不整脈」とされます。 今回解説する「徐脈性不整脈」は、その原因(どこが壊れているか)によって大きく2つに分類されます。
- 洞不全症候群(SSS): 「発電所」の故障(電気の指令自体が出ない)
- 房室ブロック(AV Block): 「電線」の断線(電気は出たが、心室に届かない)
洞不全症候群(SSS)
~指令が出ない発電所トラブル~
洞結節(ペースメーカー)の働きが悪くなる病態です。Rubenstein(ルーベンシュタイン)分類による3つのタイプを覚えましょう。
| 分類 | 病態・特徴 |
|---|---|
| Ⅰ型 | 持続性洞性徐脈(常に脈が50回/分未満など遅い状態) |
| Ⅱ型 | 洞停止・洞房ブロック(時々、数秒間脈が完全に止まる) |
| Ⅲ型 | 徐脈頻脈症候群(心房細動などの頻脈と、その後の長い休止・徐脈を繰り返す) |
心電図の特徴(II型の鑑別)
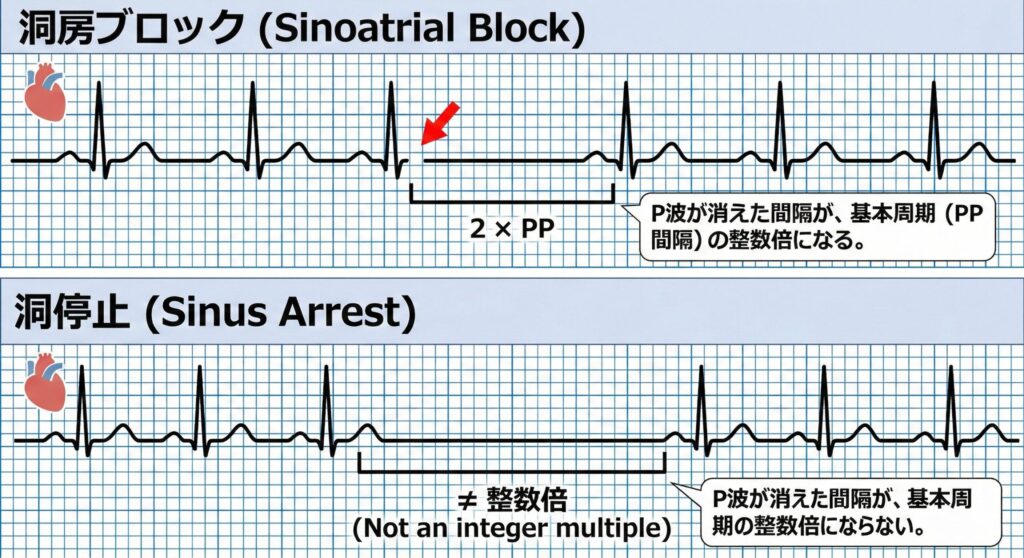
Ⅱ型は「P波(心房の収縮)が突然消える」のが特徴ですが、その消え方にルールがあるかどうかで見分けます。
- 洞房ブロック: P波が消えた間隔が、基本周期(PP間隔)の「整数倍」になる。
- 洞停止: P波が消えた間隔が、基本周期の「整数倍にならない」。
房室ブロック(AV Block)
~指令が届かない電線トラブル~
心房から心室への電気の伝導が障害される状態です。「重症度」によってⅠ度〜Ⅲ度に分類されます。 試験では「第2度の2つのタイプ(Wenckebach型とMobitz Ⅱ型)」の鑑別が超・頻出です!
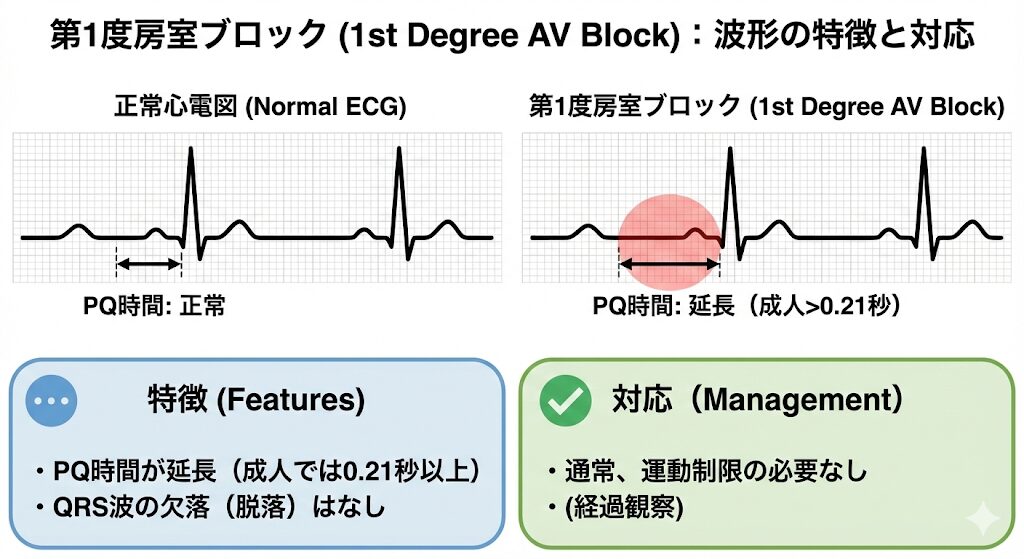
第1度房室ブロック
- 特徴: PQ時間が延長する(成人では0.21秒以上)。QRS波の欠落(脱落)はありません。
- 対応: 通常、運動制限の必要はありません(経過観察)。
第2度房室ブロック(Wenckebach vs Mobitz II型)
P波の一部が心室に伝わらず、QRS波が欠落します。予後が全く異なる2種類があります。
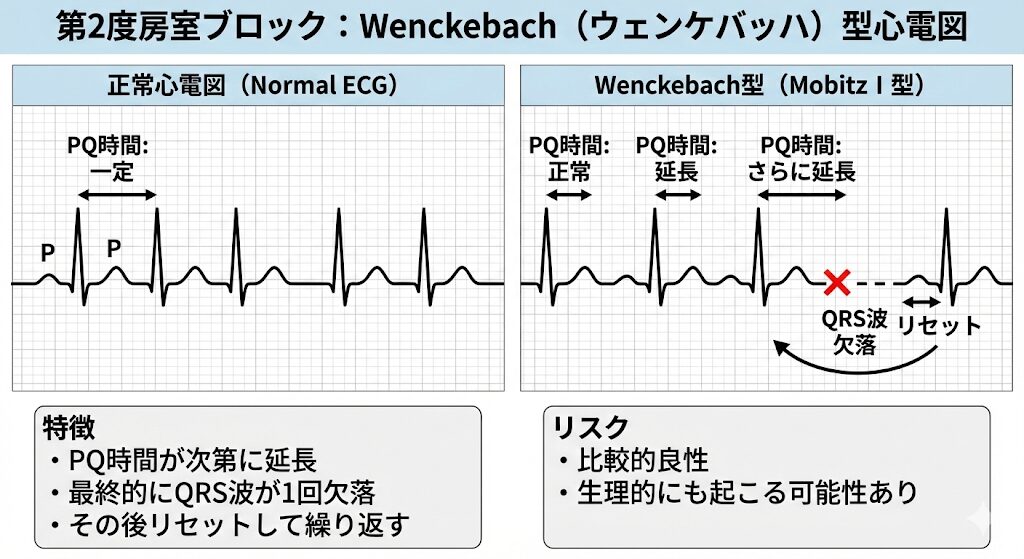
Wenckebach(ウェンケバッハ)型
- 特徴: PQ時間が次第に延長していき、最終的にQRS波が1回欠落する。その後リセットされて繰り返します。
- リスク: 比較的良性。生理的にも起こる可能性があります。
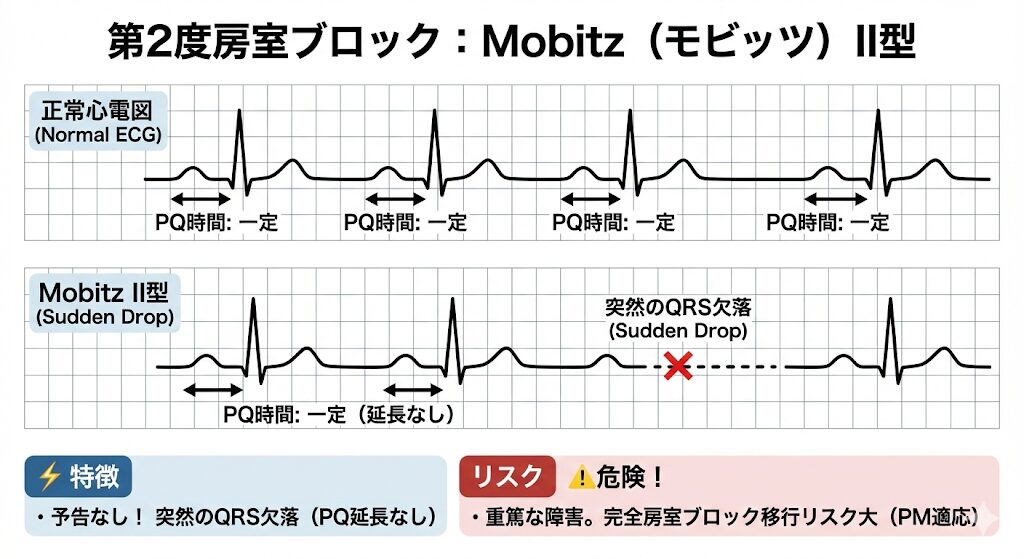
Mobitz(モビッツ)II型
- 特徴: PQ時間の延長などの予告なく、突然QRS波が欠落します。
- リスク: 危険! 房室伝導系の重篤な障害であり、完全房室ブロックへ移行するリスクが高いです(ペースメーカー適応になりやすい)。
高度房室ブロック
第2度房室ブロックのうち、2個以上のP波に対して1つのQRS波しか伝導しない(比率が 2:1、3:1 など) 場合を指します。
Mobitz II型がさらに重症化した状態であり、「ほぼ完全房室ブロック(第3度)に近い」危険な状態と言えます。
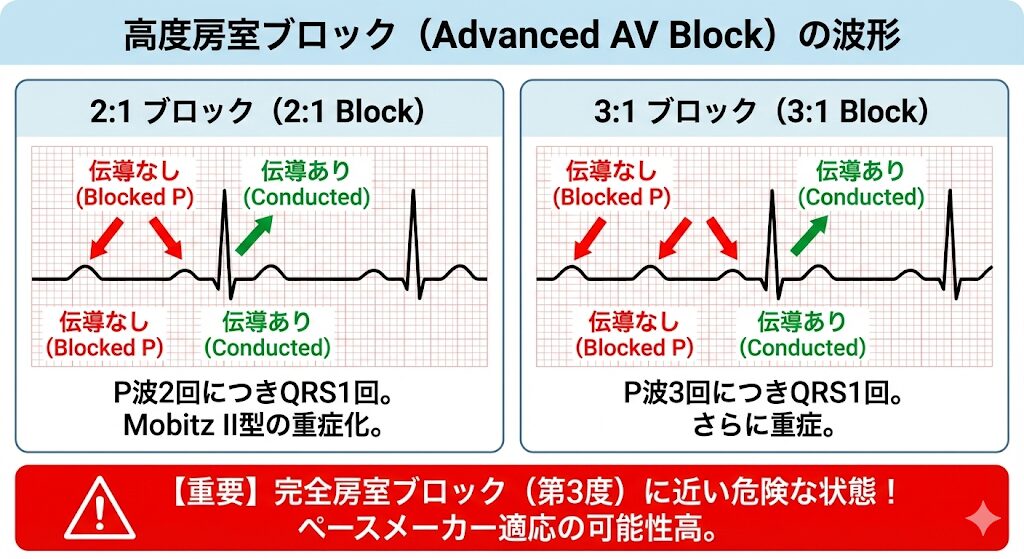
「2:1房室ブロック」は、P波2回に対してQRSが1回しか出ない波形です。実はこれ、波形だけでは「Wenckebach型(良性)の重症例」なのか、「Mobitz Ⅱ型(悪性)」なのかを鑑別することが困難です。
しかし、心リハや臨床の現場でのリスク管理においては、
「とりあえずMobitz Ⅱ型(極めて危険)として扱い、直ちに医師に報告・精査する」
これが絶対に守るべき鉄則となります。
著しい徐脈(30〜40回/分など)になりやすいため、運動療法は原則中止・禁忌となるケースがほとんどです。
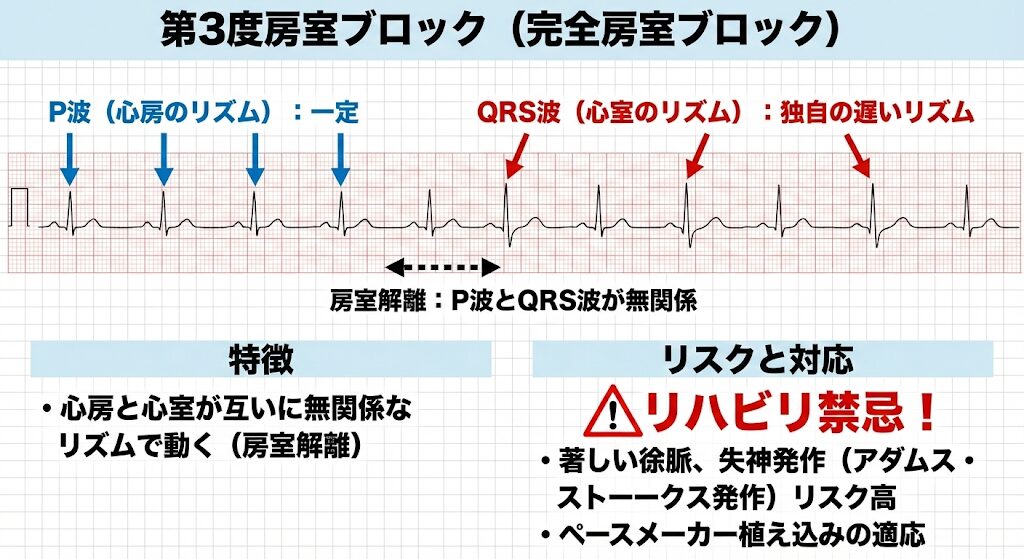
第3度房室ブロック(完全房室ブロック)
- 特徴: 心房(P波)と心室(QRS波)が、互いに無関係に独自のリズムで動いています(房室解離)。
- リスク:リハビリ禁忌!徐脈が著しく、アダムス・ストークス発作(失神)のリスクが高いため、ペースメーカー植え込みの適応となります
- Wenckebach型 = 「だんだん伸びてポン」 = 比較的安全
- Mobitz Ⅱ型 = 「突然ポン」 = 危険(ペースメーカー適応あり)
- 完全房室ブロック = 「PとQRSがバラバラ」 = 絶対安静(ペースメーカー適応)
さいごに

ここまでご覧いただきありがとうございます。
徐脈性不整脈の種類やそれぞれの波形の特徴について解説しました。
波形の見分け方はバッチリですか? しかし、臨床現場では「波形が読める」だけでは不十分です。「この患者さん、リハビリしていいの?中止すべき?」という判断ができなければなりません。
後編では、「命を守るためのリハビリ中止基準」と「ペースメーカー患者の運動処方」について解説します。
👉 後編はこちら:【保存版】徐脈性不整脈のリハビリテーション|運動中止基準・変時性不全・ペースメーカーの注意点

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
参考文献
- 日本心臓リハビリテーション学会(2022).「-指導士資格認定試験準拠- 心臓リハビリテーション必携」増補改訂版. p50ー75.
- 日本循環器学会/日本心臓リハビリテーション学会(2021).「心血管疾患におけるリハビリテーションに関するガイドライン」.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf.





コメント