大動脈解離のリハビリ、血圧はどこまで上げていいの?本記事では、心リハ指導士がStanford A型(術後)の早期離床基準から、Stanford B型(保存)の「偽腔状態別の厳格な血圧上限値」までを徹底解説。退院後の生活管理(重量物制限など)も含めた、臨床ですぐに使える実践マニュアル(後編)です。

前回、大動脈解離の概要とか治療内容、重大な合併症を教えてもらって、病態への恐怖心は少しマシになったよ…!
ただ、実際にリハビリする時の注意点や『血圧をどこまで上げていいか』がわからないから、まだ動いてもらうのは気が引けるな…💦

確かに!大動脈解離は病型の違い(手術か保存か)に伴って治療方針が全く違うから、画一的にはいかないよね。血圧管理が厳密だから、どう進めていけばいいかわからない気持ちはすごくわかるよ。
今回は、大動脈解離の運動療法の『具体的なプログラム(離床基準)』と『血圧の注意点』について詳しく解説するね!

それは助かる!よろしくね!
- リハビリ適応となる「uncomplicated」の条件
- Stanford A型(術後)の早期離床・リスク管理
- 絶対暗記!Stanford B型の「偽腔の状態別・血圧上限」
- 退院後の生活管理と「重量物」への注意点
はじめに
前回は、急性大動脈解離の概要とリスク管理の基礎(Stanford A型・B型の違い)を解説しました。
👉 前回の記事はこちら:【前編】大動脈解離の病態とリスク管理|Stanford分類と重大な合併症を心リハ指導士が解説
大動脈解離は、病型や偽腔の血流状態によって、運動療法における「プログラムの進行」や「血圧のリスク基準」が大きく異なります。
今回は、病型分類の違いによる運動療法の具体的なプログラムと注意点について解説します。
※主に『2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン』等を参考に作成しています。
心臓リハビリテーションの適応とは
大動脈解離の症例が心臓リハビリテーション(心リハ)の適応となるには、「uncomplicated(合併症がない)」状態であることが必須条件です。
逆に「complicated(合併症あり)」とは、以下の5つの項目のいずれかを満たす非常に危険な状態を指します。
- 破裂,切迫破裂(rupture)
- 灌流障害(malperfusion):腹部主要分枝,下肢,脊髄神経などへの灌流障害
- 適切な薬物治療下で持続または再発する痛み(※痛みが引かない=まだ裂けているサイン)
- 適切な薬物治療下でコントロール不可能な高血圧
- 大きな大動脈径(胸部大動脈瘤合併),または急速拡大する大動脈解離
つまり、「uncomplicated」とは、は上記5項目に当てはまらない状態であるといえます。
また、リハビリの介入中に上記のサイン(突然の背部痛や急激な血圧上昇)が出現した場合は、直ちに運動を中止する必要があります。
以下の症例は、「uncomplicated」の急性大動脈解離が対象となります。
Stanford A型(術後)のリハビリテーション
偽腔開存型のStanford A型は、心破裂や心タンポナーデの危険があるため「緊急人工血管置換術」の絶対適応となります。
そのため、A解離のリハビリは「開胸手術を行い、ICUに入室した状態」からスタートすることになります。
急性期(ICU)~亜急性期のリスク管理
Stanford A型(術後)は、CABG(冠動脈バイパス術)などの開心術と同様に、手術直後から「ベッドから起き上がること(早期離床)」を目指します。
「この状態の患者さんを起こしても大丈夫?」と迷ったら、必ず以下の基準をカルテとモニターで確認します。これらを全てクリアしていることが離床の条件です。
▼ 心臓血管外科術後の離床開始基準
| 確認項目 | 基準(クリアすべき条件) | 💡 臨床で見るポイント |
|---|---|---|
| ① 循環動態 |
・収縮期血圧 > 80~90 mmHg ・平均血圧 ≧ 65 mmHg ・安静時心拍数 < 120 bpm |
血圧が低すぎないか?(脳や臓器への血流維持)。逆に高すぎないか?(吻合部への負担)。 |
| ② 薬剤使用 |
・カテコラミンが増量傾向でない ・大量投与されていない |
ドパミンやノルアドレナリンの使用量を確認。「昨日より減っているか維持」ならGOサインの目安。 |
| ③ 呼吸状態 |
・SpO2 ≧ 90% ・呼吸回数 < 35回/分 |
抜管後の呼吸は安定しているか。努力性呼吸(肩で息をする)がないか確認。 |
| ④ 意識・疼痛 |
・RASS -2 ~ +1 ・NRS ≦ 3(安静時痛) |
痛みが強すぎると交感神経が興奮し血圧が上がります。鎮痛薬の使用状況を確認。 |
| ⑤ LOSの兆候 (※最重要) |
・四肢冷感、チアノーゼなし ・尿量 > 0.5 mL/kg/h |
手足が冷たくないか?尿は出ているか?これらが悪い場合は、血圧の数値が良くても心臓がへばっている可能性があります。 |
以下の所見がある場合は、「低心拍出量症候群(LOS:心臓のポンプ機能が極端に落ちた状態)」の可能性が高いため、離床は直ちに中止し、医師へ報告します。
- IABPやPCPSなどの補助循環装置が入っている
- カテコラミン(強心薬)を大量に使っているのに血圧が低い(≦80ー90mmHg)
- 代謝性アシドーシス(血液データで乳酸値の上昇)がある
- 尿が出ない(乏尿・無尿)、手足が極端に冷たい(末梢冷感)
※より詳細な基準(LOSの定義など)は、各施設のプロトコールやガイドラインを参照してください。
Stanford B型(保存的治療)のリハビリテーション
Stanford B型は、合併症がない限り「手術をせず、血圧を厳重に下げて安静にする(保存的治療)」のが基本です。
急性期(ICU)から亜急性期にかけて
発症から48時間以内は絶対安静とし、それ以降に痛みの消失と血圧の安定を確認しながら、徐々に安静度を緩和してリハビリ(ベッド上座位〜歩行)を開始します。
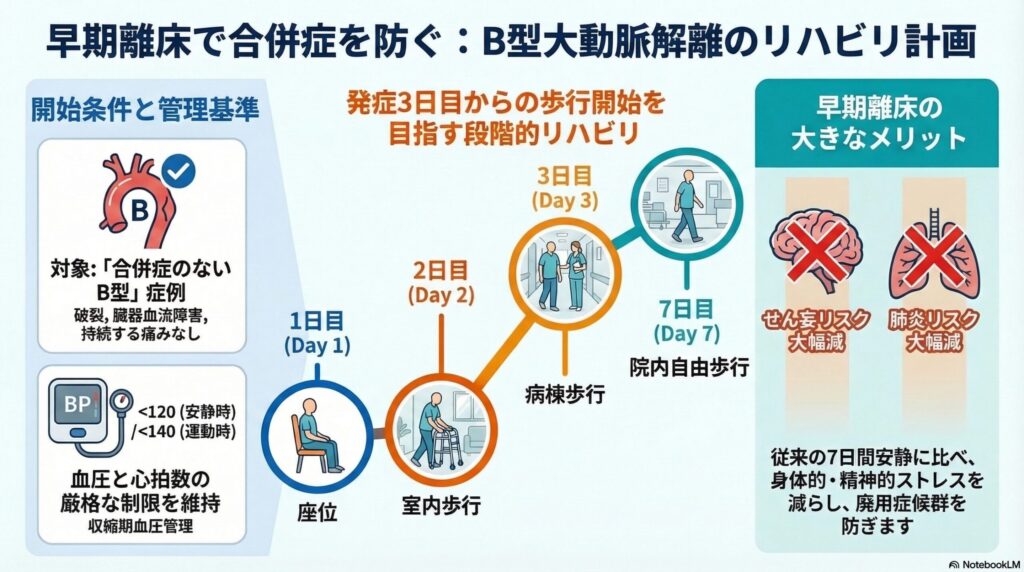
血圧および合併症の評価・確認を行い、ガイドラインに沿ってリハコースを決定して進行することとされています。
▼ 急性期〜発症3カ月以内
- 安静時:「心拍数<60/min,収縮期血圧≦120 mmHg」
- 運動療法中:「心拍数<100/min,収縮期血圧≦140 mmHg」
を一般的な目標とします。
運動時の注意点と「血圧の上限」
▼ Stanford B型のリスク管理
- 収縮期血圧≦120mmHg
- せん妄・呼吸器不全(高齢者)
- 偽腔開存の有無
- ulcer like projection(ULP)の有無
- 大動脈最大外径
- 臓器虚血の有無
- DICの合併の有無
運動時の最大の注意点は、「偽腔の血流状態(裂けた部分に血が流れているか)」による血圧管理です。カルテのCT所見を必ず確認してください。
| 偽腔の血流状態 | リハビリ中の収縮期血圧 上限値 |
|---|---|
| 真性瘤 (※解離ではなく瘤の場合) |
160 mmHg 以下 |
| 血栓閉塞型 | 140 mmHg 以下 |
| ULP型 (潰瘍状の突出あり) |
130 mmHg 以下 |
| 偽腔開存型 | 120 mmHg 以下 |
偽腔に血流がビュンビュン流れている「偽腔開存型」は、血圧が上がると裂け目が広がるリスクが極めて高いため、運動中であっても「120mmHg以下」という非常に厳しい基準が設けられています。
運動中にこの基準を上回る場合は、ステージ進行(安静度の拡大)を見送るか、負荷を下げます。
退院後の生活管理はどうするの?
発症3カ月以降(慢性期)の退院後の生活指導は、①病変が残存しているか、②病変が残存していないか、によって対応が異なります。
病変が残存する場合(保存的治療後など)
偽腔が残っているため、再解離や大動脈瘤への拡大を防ぐための「厳密な血圧管理」が一生涯必要です。

特に、「重量物を持ち上げる作業」や「息を止めて力む(怒責)筋トレ」は、胸腔内圧と血圧を急激に上昇させ、大動脈破裂の恐れがあるため絶対に実施しないよう、退院前に十分な指導を行う必要があります。(※排便時の強いいきみや、冬場の熱いお風呂にも注意!)
病変が残存しない場合(人工血管に置換済みなど)
破裂のリスクは大きく下がっているため、一般的な心臓手術(CABGや弁膜症)後の心リハに準じた運動療法を継続することが推奨されます。
血圧のセルフモニタリングから、内服管理、食事管理が適切にできているか、多職種で継続的に監視・指導を行う包括的な心リハが重要となります。
最後に

ここまでご覧いただきありがとうございます。
今回は、大動脈解離の病型による違いに伴うリスク管理や、具体的なリハビリ内容、生活管理について解説しました。
大動脈解離のリハビリにおいて、私たちセラピストが最も気を配るべきは『血圧』です。
担当患者さんのCT画像やカルテから『偽腔が開存しているか、閉塞しているか』を必ず確認し、それに合わせた血圧上限(120なのか140なのか)を守って、安全に離床を進めていきましょう!
今日の学びが、皆さんの明日の臨床と患者さんの安全を守る一助になれば幸いです。

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
参考文献
- 日本循環器学会/日本心臓血管外科学会/日本胸部外科学会/日本血管外科学会合同ガイドライン. 2020年改訂版大動脈瘤・大動脈解離診療ガイドライン, 2020.https://www.j-circ.or.jp/cms/wp-content/uploads/2020/07/JCS2020_Ogino.pdf
- 日本循環器学会/日本心臓リハビリテーション学会(2021).「心血管疾患におけるリハビリテーションに関するガイドライン」.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf.
- Chaddha A, et al. Cardiology patient page. Activity recommendations for postaortic dissection patients. Circulation. 2014 Oct 14;130(16):e140-2. https://pubmed.ncbi.nlm.nih.gov/25311622/
- Spanos K, et al. Exercise after Aortic Dissection: to Run or Not to Run. Eur J Vasc Endovasc Surg. 2018 Jun;55(6):755-756. doi: 10.1016/j.ejvs.2018.03.009. Epub 2018 Mar 31. .https://pubmed.ncbi.nlm.nih.gov/29615314/
- Hayashi K, et al. Self-efficacy is an independent predictor for postoperative six-minute walk distance after elective open repair of abdominal aortic aneurysm. Disabil Rehabil. 2018 May;40(10):1114-1118.https://pubmed.ncbi.nlm.nih.gov/28486829/




コメント