【後編】急性心筋梗塞のリハビリ実践ガイド。運動処方の基本「FITT」の決定方法、CPXがない場合の負荷設定、そして絶対に知っておくべき「ステージアップ判定基準」と中止基準について、臨床ですぐ使えるアルゴリズムを解説します。

急性心筋梗塞(AMI)で入院してきた患者さんのリハビリって、いつ急変するか分からなくて、いつもすごく緊張するんだよね…。

後編では、急性心筋梗塞のガイドラインに基づいた運動処方や、リスク管理、ステージアップ判定について解説します。
- 有酸素運動・筋トレの具体的な「FITT」の設定
- 負荷を上げてもいい?「ステージアップの5つの判定基準」
- 絶対に見逃せない「中止・中断基準」と不整脈への対応
- AMI・PCI後の心臓リハビリがもたらす絶大なエビデンス
はじめに
前回はAMIの病態について解説しました。今回は、いよいよ臨床現場で最も悩む「具体的な運動メニュー(運動処方)」と「リスク管理」についてです。 ガイドラインに基づいた「FITT原則」と「中止基準」をマスターしましょう!
👉 前回の記事:【前編】急性心筋梗塞のリハビリ完全ガイド|病態・合併症・ステージ分類を心リハ指導士が解説
この記事で解説しているFITT原則や中止基準の根拠は、以下のガイドラインに基づいています。
実は私が心リハ指導士の試験勉強をしていたとき、一番助けられたのがこの2冊です!
▶ 「ポケット版ガイドライン」は白衣のポケットに入るサイズで、臨床現場で迷った時に即座に確認できるのが最大の強みです。試験にも実臨床にも必携の1冊。
▶ 「心血管疾患の診療ガイドラインを使いこなすための1冊」は、ただ暗記するだけでなく「なぜその基準なのか?」という深い理解を助けてくれます。
運動処方の基本「FITT」
運動療法は、その日の感覚で闇雲に行うのではなく、「FITT」という4つの要素を組み合わせて処方を作成します。
持久力トレーニング
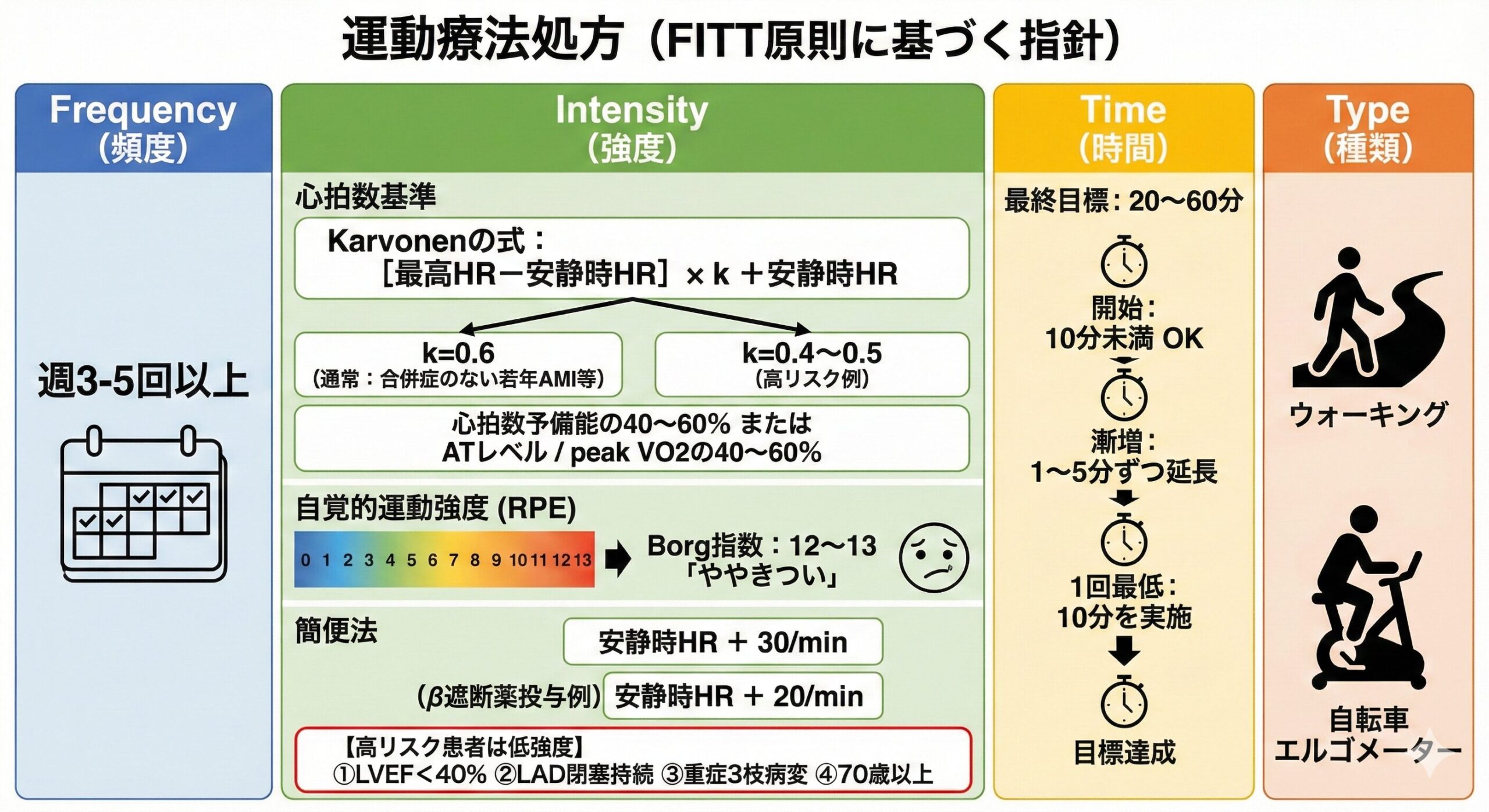
| 項目 | 内容・目安 |
|---|---|
| F(頻度) | 週3~5回(※入院中や可能であれば毎日) |
| I(強度) |
Borg指数 11~13(楽~ややきつい) ・CPX施行時:AT(嫌気性代謝閾値)レベルの心拍数 ・CPX非施行時:安静時HR + 20〜30bpm程度 |
| T(時間) | 1回 20~30分(徐々に30~60分へ延長) |
| T(種類) | ウォーキング、自転車エルゴメーター |
強度においてCPXを実施している患者には、AT-1分前のワット数を指標にすることもあるかと思いますが、ガイドライン上では、心拍数またはRPEを指標すべきとされていますね。
実臨床でも、CPXを実施していない場合は、心肺予備能から推定したHRやKarvonen法によるtarget HRを指標し、CPXを実施している場合は、AT-1分前のワット数も参考にしますが最終的にはATHRで負荷量を調整することが多いです。
レジスタンストレーニング
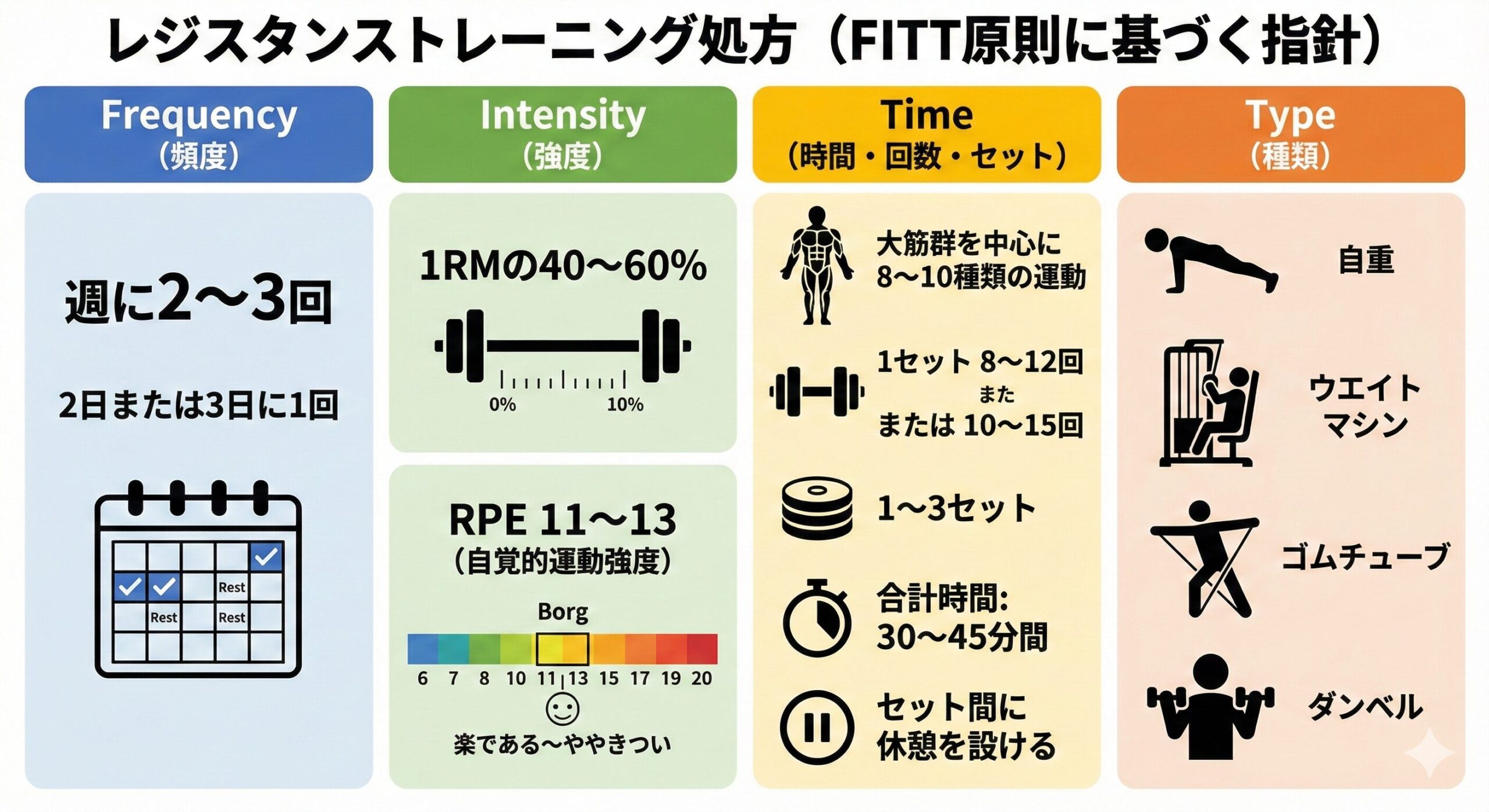
| 項目 | 内容・目安 |
|---|---|
| F(頻度) | 週2~3回(連日は避け、中1〜2日あける) |
| I(強度) |
Borg指数 11~13(楽~ややきつい) 1RM(最大挙上重量)の 30~40%から開始 |
| T(時間) | 1セット 10~15回 × 1~3セット |
| T(種類) | 自重スクワット、ゴムチューブ、軽いダンベルなど |
運動の種類に関して、ウエイトマシンやダンベルを使用できない高齢者の場合は、ゴムチューブを使用することで血圧の急上昇を防ぎ、比較的安全に行うことができます。
ステージアップの判定基準
心リハの強度や進行のステップアップには、【急性心筋梗塞患者に対する心臓リハビリテーションのステージアップの判定基準】をもとに調整します。
「もっと負荷を上げてもいい?」と迷ったら、以下の基準を確認します。これらを全て満たせば、次のステップへ進めます。
- 胸痛、呼吸困難、動悸などの自覚症状が出現しないこと
- 心拍数が 120 bpm以上 にならないこと、または安静時から 40 bpm以上 増加しないこと
- 危険な不整脈が出現しないこと
- 心電図上、1mm以上の虚血性ST低下、または著明なST上昇がないこと
- 室内トイレ使用時までは、収縮期血圧の変動が安静時から ±20 mmHg以内 に収まること
(※ただし発症から2週間以上経過した場合は、この血圧に関する基準は設けない)
基準から外れる(該当する)場合は、負荷強度が強すぎて運動耐容能が追い付いていないことを意味するため、負荷を一段階落とすことを検討します。全てクリアしている場合は、主治医と相談して早期に次の段階へ移行する場合もあります。
絶対に知っておくべき「中止・中断基準」
運動中に以下のサインが出たら、直ちにリハビリを中止し、必要に応じてドクターコールを行います。
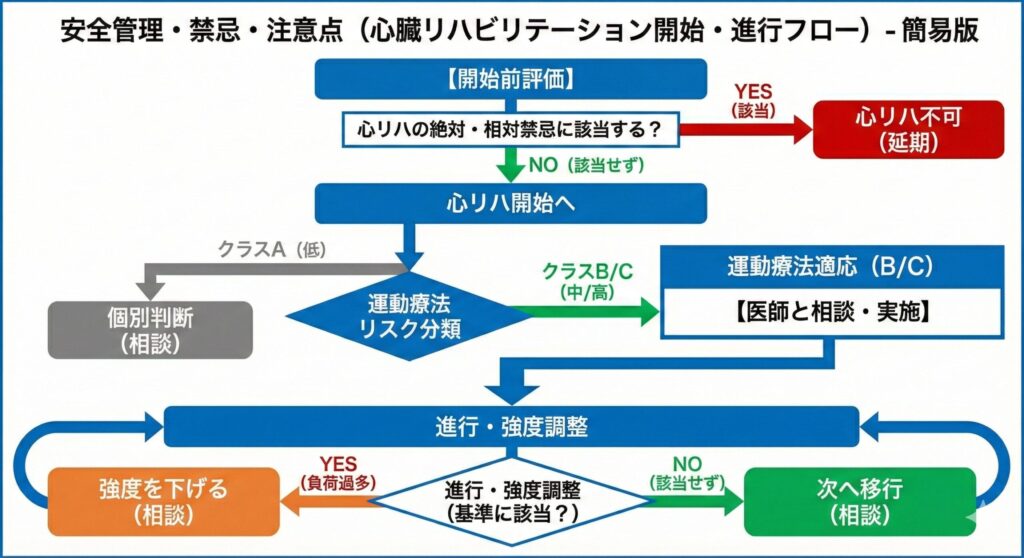
- 胸痛、強い呼吸困難、著しい疲労感などの出現
- Borg指数(RPE)が 14(きつい)以上 になった場合
- 収縮期血圧の低下(10mmHg以上)、または過度な上昇
- 心電図の悪化(新たなST変化、危険な不整脈の出現)
運動療法に関しては「運動療法のリスク分類」が存在し、クラスB・Cに該当する患者さんが監視下での適応となります。必ず主治医と相談のもと、安全性が担保される個別プログラムを選択して実施してください。
合併症・リスク管理に対しての対応
臨床で最も遭遇する「不整脈」への対応は以下の通りです。
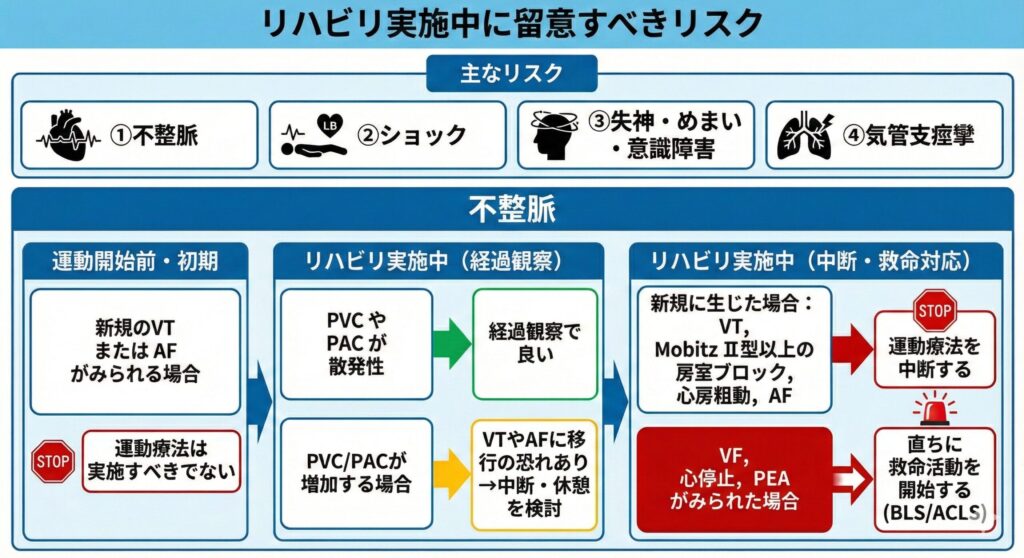
| 不整脈の種類 | リハビリ時の対応・判断 |
|---|---|
| 期外収縮 (PAC・PVC) |
散発性にみられる場合は「経過観察」で良いが、運動に伴って増加(連発など)する場合は、心室頻拍(VT)や心房細動(Af)に移行する恐れがあるため運動の中断・休憩を検討する。 |
| 新規のVT、心房細動 MobizⅡ型以上の房室ブロック |
運動開始前からみられる場合は実施不可。 運動中に新たに生じた場合は、直ちに運動を中断する。 |
| 心室細動(VF)、心停止(Asystole)、無脈性電気活動(PEA) | 直ちにドクターコールを行い、BLS(一次救命処置)を開始する。 |
AMI・PCI後の心リハで死亡率は下がる?最新エビデンス
「なぜ、患者さんにきつい思いをさせてまで運動してもらうのか?」
その答えは、運動療法が薬と同じくらい、あるいはそれ以上に「予後(寿命)と生活の質」を強力に改善するからです。
AMI後の心リハ効果
多くの臨床研究において、以下の効果が実証されています。
- 運動耐容能の改善(体力がつき、日常の息切れが減る)
- QOL(生活の質)の向上
- 死亡率と罹病率の低下(再発リスクを強力に下げる)
PCI施行後の心リハ効果
特にPCI(カテーテル治療)を受けた患者さんにおいては、以下のデータが示されています。
- 再入院の減少:6~12ヶ月という短期間でも、全原因入院および心血管イベントによる再入院を大幅に減らします。
- イベント回避:ステントの「再狭窄率」自体は変わりませんが、心不全や新たな梗塞などの「心血管イベント発生率」は著しく低下します。
つまり、心リハは「再発を防ぎ、病院に戻らなくて済む体を作る」ための最強の治療法と言えます。
さいごに

ここまでご覧いただきありがとうございます。
前後編にわたり、急性心筋梗塞のリハビリについて解説しました。
私たちが担うべき役割は『単に患者さんを歩かせること』ではありません。 『FITT』に基づいて科学的で適切な負荷をかけ、『中止基準』を遵守して命を守り、患者さんが安心して社会や家庭に戻れるようサポートすることです。
今回紹介した基準やアルゴリズムが、皆さんの明日の臨床における『心強いお守り』になれば幸いです!

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
👉 前回の記事:【前編】急性心筋梗塞のリハビリ完全ガイド|病態・合併症・ステージ分類を心リハ指導士が解説
参考文献
- 急性冠症候群ガイドライン(2018 年改訂版), pp11-14, 17-18, 67, 75-79, 2018.
- 「-指導士資格認定試験準拠- 心臓リハビリテーション必携」増補改訂版, pp87-90, 267-273, 2022.
- Ying Xing et al.:The Beneficial Role of Exercise Training for Myocardial Infarction Treatment in Elderly, 2020.
- R Belardinelli et al. :Exercise Training Intervention After Coronary Angioplasty: The ETICA Trial, 2001.
- R Belardinelli et al.:Effects of moderate exercise training on thallium uptake and contractile response to low-dose dobutamine of dysfunctional myocardium in patients with ischemic cardiomyopathy, 1998.
- 2021年改訂版心血管疾患におけるリハビリテーションに関するガイドライン, 2021.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf
関連記事
📖 あわせて読みたい
📚 AMI・FITT運動処方をさらに深く学ぶ
AMIのリハビリ・FITT原則・運動処方を体系的に学べる専門書です。






コメント