心肺運動負荷試験(CPX)の結果をもとに運動療法を実施する際、「軽症で若い患者さんには負荷が軽すぎるのでは?」と悩むことはありませんか?本記事では、心疾患リハビリテーションにおける「HIIT(高強度インターバルトレーニング)」の有効性、具体的なFITT処方、そして安全に行うためのリスク管理について心リハ指導士が分かりやすく解説します。

前回の記事で、術式や合併症については理解できたよ! でも、実際に「術後1日目からどう動かすか」とか、具体的なプログラムがまだ不安だな…。

術後は「状態(バイタル)」を見ながら、段階的に進めていくのが鉄則だよ。 今回は、CABG術後の「離床基準」から「退院後の運動メニュー」まで、具体的なプログラムを解説するね!
- 迷ったらここを見る!ICUでの「早期離床開始基準」
- 絶対に動かしてはいけないLOS(低心拍出量症候群)のサイン
- CABG特有のリスク管理「胸骨の保護」と「POAF」
- 有酸素運動・筋力トレーニングの具体的な処方(FITT)
はじめに
今回は【後編】として、CABG術後の具体的なリハビリプログラムについて解説します。
術式(オンポンプ・オフポンプ)や合併症などの基礎知識・リスク管理については、先に【前編】をご覧ください。
👉 前回の記事(前編)はこちら
今回も、主に「2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン」等のガイドラインに基づき、ICUでの早期離床から維持期までのリハビリテーションプログラムを体系的に解説していきたいと思います。
術後リハビリテーションの段階的アプローチ
心臓手術後のリハビリは、以下の4つのステージで進んでいきます。
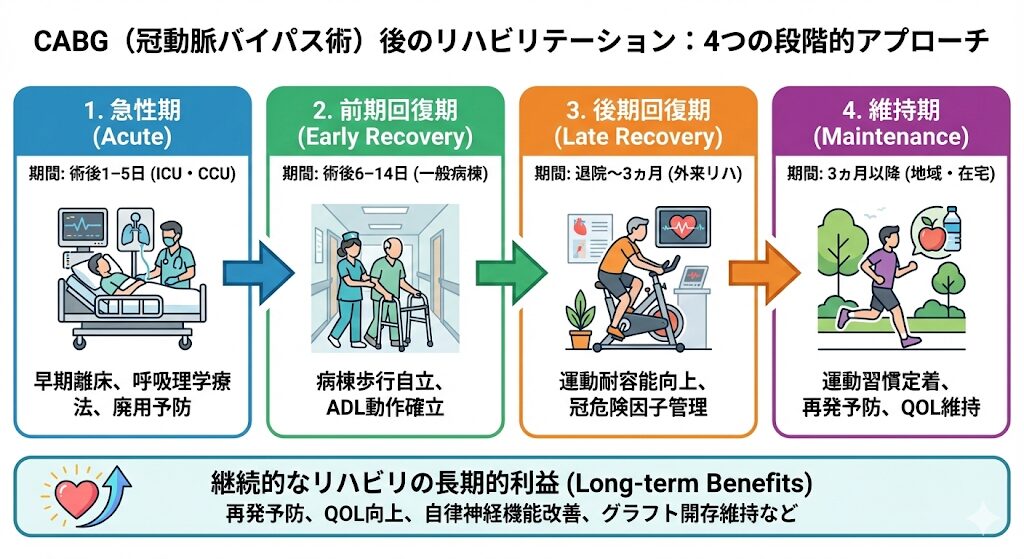
| 段階 | 期間・場所(目安) | リハビリの主な目的 |
|---|---|---|
| 急性期 | 術後 1–5日 (ICU・CCU) |
早期離床、呼吸理学療法 寝たきりによる廃用症候群の予防 |
| 前期回復期 | 術後 6–14日 (一般病棟) |
病棟内歩行の自立 退院に向けたADL動作の確立 |
| 後期回復期 | 退院~3ヵ月 (外来リハビリ) |
ここからが本番! 運動耐容能向上 冠危険因子(血圧・脂質など)の徹底管理 |
| 維持期 | 3ヵ月以降 (地域・在宅・ジム) |
運動習慣の生涯定着 再発予防とQOLの維持 |
継続的なリハビリにより、再発予防や生活の質(QOL)向上に加え、自律神経機能の改善や「バイパスしたグラフトの開存維持」など、長期的な利益が報告されています。
急性期(ICU):離床への挑戦
手術直後から、まずは「ベッドから起き上がること(離床)」を目指します。
- 術翌日: 循環動態が安定していれば、座位・立位を開始。
- 術後4日目頃: 病棟内歩行の自立を目指します。
【重要】離床開始基準
「この状態の患者さんを起こしても大丈夫?」と迷ったら、必ず以下の基準をカルテとモニターで確認します。これらを全てクリアしていることが離床の条件です。
▼ 心臓血管外科術後の離床開始基準
| 確認項目 | 基準(クリアすべき条件) | 💡 臨床で見るポイント |
|---|---|---|
| ① 循環動態 |
・収縮期血圧 > 80~90 mmHg ・平均血圧 ≧ 65 mmHg ・安静時心拍数 < 120 bpm |
血圧が低すぎないか?(脳や臓器への血流維持)。逆に高すぎないか?(吻合部への負担)。 |
| ② 薬剤使用 |
・カテコラミンが増量傾向でない ・大量投与されていない |
ドパミンやノルアドレナリンの使用量を確認。「昨日より減っているか維持」ならGOサインの目安。 |
| ③ 呼吸状態 |
・SpO2 ≧ 90% ・呼吸回数 < 35回/分 |
抜管後の呼吸は安定しているか。努力性呼吸(肩で息をする)がないか確認。 |
| ④ 意識・疼痛 |
・RASS -2 ~ +1 ・NRS ≦ 3(安静時痛) |
痛みが強すぎると交感神経が興奮し血圧が上がります。鎮痛薬の使用状況を確認。 |
| ⑤ LOSの兆候 (※最重要) |
・四肢冷感、チアノーゼなし ・尿量 > 0.5 mL/kg/h |
手足が冷たくないか?尿は出ているか?これらが悪い場合は、血圧の数値が良くても心臓がへばっている可能性があります。 |
以下の所見がある場合は、「低心拍出量症候群(LOS:心臓のポンプ機能が極端に落ちた状態)」の可能性が高いため、離床は直ちに中止し、医師へ報告します。
- IABPやPCPSなどの補助循環装置が入っている
- カテコラミン(強心薬)を大量に使っているのに血圧が低い(≦80ー90mmHg)
- 代謝性アシドーシス(血液データで乳酸値の上昇)がある
- 尿が出ない(乏尿・無尿)、手足が極端に冷たい(末梢冷感)
※より詳細な基準(LOSの定義など)は、各施設のプロトコールやガイドラインを参照してください。
ステップアップの基準(進行)
「座れたから次は立ってみよう」「足踏みしてみよう」と進める際、以下の反応が出たら「負荷オーバー(Overload)」のサインです。 直ちに運動を中止し、前の段階に戻ります。
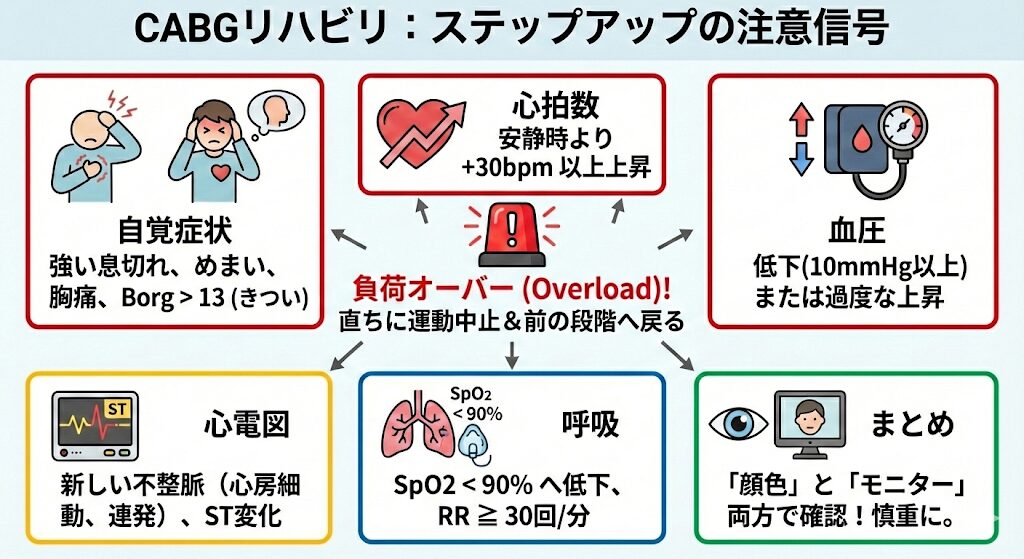
▼ 運動中止・増負荷中止のサイン
- 自覚症状: 強い息切れ、めまい、胸痛、Borg指数 > 13(きつい)
- 心拍数: 安静時から 30bpm以上の上昇
- 血圧: 運動による血圧低下(10mmHg以上)、または過度な上昇
- 心電図: 新しい不整脈の出現(特に心房細動や心室性期外収縮の連発)、ST変化
- 呼吸: SpO2 < 90%への低下、呼吸回数 ≧ 30回/分
💡 「患者さんの顔色(自覚症状)」と「モニター(数値)」の両方を必ず見て、慎重にステップアップしましょう。
回復期(退院~外来):運動処方
退院後は、再発予防のために本格的な運動療法を行います。
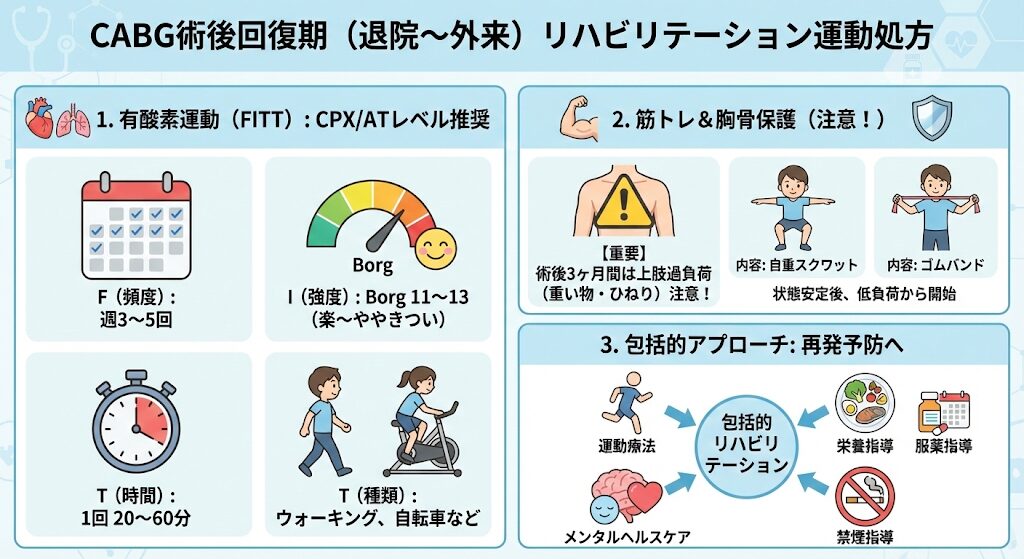
有酸素運動のFITT
可能であればCPX(心肺運動負荷試験)を行い、ATレベルで設定するのがベストです。
| 項目 | 内容・目安 |
|---|---|
| F(頻度) | 週3~5回 |
| I(強度) |
Borg指数 11~13(楽~ややきつい) ※CPXが可能なら「ATレベル」が最適。 |
| T(時間) | 1回 20~60分程度 |
| T(種類) | ウォーキング、自転車エルゴメーターなど |
レジスタンストレーニング
筋力低下やフレイルがある場合は必須ですが、胸骨への配慮が必要です。
- 開始時期: 状態が安定してから(術後早期は低負荷から)
- 注意点: 胸骨正中切開の場合、術後3ヶ月間は上肢への過度な負荷(重い物を持つ、強くひねる等)を避けます。
- 内容: 自重スクワット、ゴムバンドなど
包括的アプローチ
運動だけでなく、栄養指導、服薬指導、禁煙指導、メンタルヘルスケアを含めた「包括的リハビリテーション」として実施されます。
術後リハビリの3つの注意点
CABGの患者さんを担当する際、特有のリスク管理ポイントです。
「手術したから完璧に治った」とは限りません。残存病変(バイパスを繋いでいない細い血管の狭窄など)がある場合、運動により狭心症状が出る可能性があります。
術後数日(特に2〜3日目)は心房細動が出やすい時期です。リハビリ中に脈が不整になったら、すぐに運動を中止しモニターを確認しましょう。
傷の痛みで呼吸が浅くなりがちです(無気肺のリスク)。適切な鎮痛を図りつつ、「胸を抱えるような動き」や「腕でベッドを強く押して起き上がる動作」などは胸骨離開のリスクとなるため、正しい起き上がり方の動作指導が必要です。
新しい取り組み
NMES(神経筋電気刺激)
退院から外来リハビリ開始までの「空白期間」に、電気刺激で筋肉を動かすNMESを使用することで、身体機能の回復を早める研究も報告されています。
プレハビリテーション
術後だけでなく、手術前から運動療法を行う(プレハビリテーション)ことで、術後の回復を促進し、在院日数を短縮する可能性も示唆されています。
さいごに

ここまでご覧いただきありがとうございます。
今回は、CABGの離床から退院までのリハビリテーションプログラムと術後管理について解説しました。
今回は【後編】として、CABG術後のリハビリプログラムについて解説しました。 術後のリハビリは、単に「歩かせること」が目的ではありません。 「バイパスした血管を守り(グラフト開存)、胸骨を守り、かつ体力は落とさない」という絶妙なバランス管理こそが、プロの腕の見せ所です。
この記事が、明日からの臨床の道しるべになれば幸いです。

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
▼ 術式や合併症の基礎から復習したい方はこちら!
参考文献
- 日本循環器学会/日本心臓血管外科学会. 安定冠動脈疾患の血行再建ガイドライン(2018 年改訂版), 2018.chrome-extension://efaidnbmnnnibpcajpcglclefindmkaj/https://www.j-circ.or.jp/cms/wp-content/uploads/2018/09/JCS2018_nakamura_yaku.pdf.
- 日本循環器学会/日本心臓リハビリテーション学会(2021).「心血管疾患におけるリハビリテーションに関するガイドライン」.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf.
- 立石 渉ら.特集「外科治療における運動療法の効果」心臓血管外科における運動療法, 2018 年 52 巻 6 号 p. 275-281.https://doi.org/10.11638/jssmn.52.6_275.
- Miao J, et al. The effect of cardiac rehabilitation on cardiopulmonary function after coronary artery bypass grafting: A systematic review and meta-analysis. iScience. 2023 Sep 9;26(12):107861. doi: 10.1016/j.isci.2023.https://pmc.ncbi.nlm.nih.gov/articles/PMC10696125/
- Rengo JL, et al. Improvement in Physical Function After Coronary Artery Bypass Graft Surgery Using a Novel Rehabilitation Intervention: A RANDOMIZED CONTROLLED TRIAL. J Cardiopulm Rehabil Prev. 2021 Nov 1;41(6):413-418.https://pmc.ncbi.nlm.nih.gov/articles/PMC8310525/
- Kourek C, Dimopoulos S. Cardiac rehabilitation after cardiac surgery: An important underutilized treatment strategy. World J Cardiol. 2024 Feb 26;16(2):67-72.https://pmc.ncbi.nlm.nih.gov/articles/PMC10915886/




コメント