急性心筋梗塞(AMI)の心リハに必要な基礎知識を総まとめです。STEMI/NSTEMIの違い、PCI後の合併症リスク、急性期から維持期までのリハビリテーションの流れ(ステージ分類)を、心リハ指導士がガイドラインに基づき解説します。

急性心筋梗塞(AMI)で入院してきた患者さんのリハビリって、いつ急変するか分からなくて、いつもすごく緊張するんだよね…。

その緊張感はすごく大事だよ!AMI後の心臓リハビリは、患者さんの『寿命(生命予後)』を決定づける最重要プロセスだけど、リスク管理を誤れば致死的な事故につながる可能性もあるからね。
今回は、安全なリハビリを行うための『AMIの病態・治療・リスク管理の基礎』について徹底解説するよ!
- STEMIとNSTEMIの病態と治療の違い
- 急性期の検査(心筋トロポニン等)の診方
- 絶対に注意すべき「3大合併症」と発症時期
- 心リハの4つのステージ(時期区分)と目的
はじめに
本記事(前編)では、AMIに対するリハビリテーションを安全に提供するための前提知識となる「病態・治療・リスク管理の基礎」を整理します。
この記事で解説しているFITT原則や中止基準の根拠は、以下のガイドラインに基づいています。
実は私が心リハ指導士の試験勉強をしていたとき、一番助けられたのがこの2冊です!
▶ 「ポケット版ガイドライン」は白衣のポケットに入るサイズで、臨床現場で迷った時に即座に確認できるのが最大の強みです。試験にも実臨床にも必携の1冊。
▶ 「心血管疾患の診療ガイドラインを使いこなすための1冊」は、ただ暗記するだけでなく「なぜその基準なのか?」という深い理解を助けてくれます。
※具体的な運動メニューについては、【後編】で解説します。

AMIの診断と治療の基礎
定義と病態生理
心筋梗塞(myocardial infarction:MI)とは、冠動脈が閉塞し心筋が壊死する病態です。
急性に起こる場合を急性心筋梗塞といいます。心電図変化により大きく2つに分類されます。
| 分類 | 病態と緊急度 |
|---|---|
| STEMI (ST上昇型) |
冠動脈が完全に詰まっている超緊急事態。 一刻も早いカテーテル治療(再灌流療法)が必要です。 |
| NSTEMI (非ST上昇型) |
完全に詰まってはいないが、高度に狭窄し心筋にダメージがある状態。薬物療法や早期のカテーテル治療が検討されます。 |
急性期の検査の流れ
AMIは、臨床的所見と心電図変化、血液検査の異常値を認めた場合に診断します。
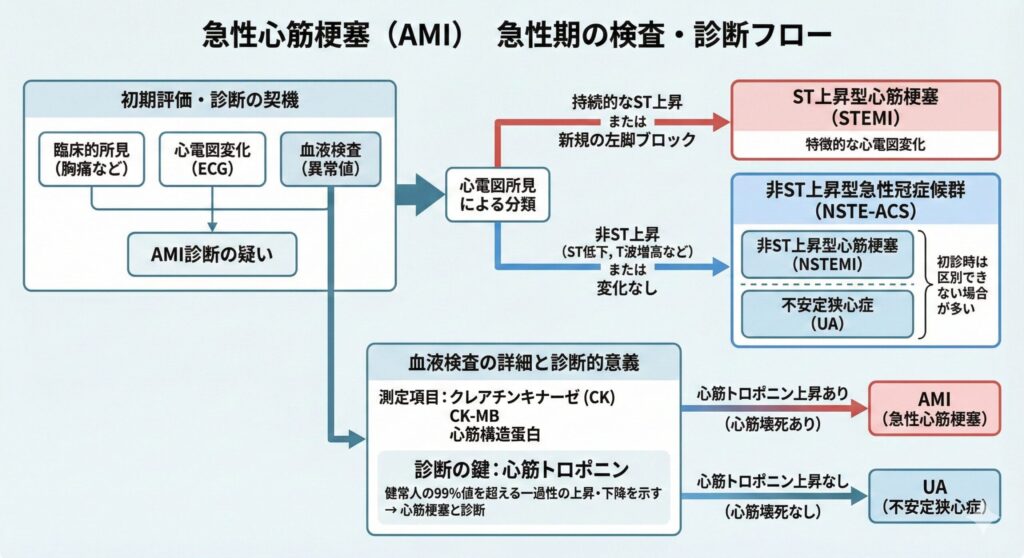
急性期の診断・治療の進め方の違いからST上昇型心筋梗塞(STEMI)と非ST上昇型心筋梗塞(NSTEMI)に分類されます。不安定狭心症(UA)とAMIは梗塞の有無、臨床的には多くの場合は心筋バイオマーカーの上昇の有無によって区別されます。
UAとNSTEMIは初診時は区別できない場合が多く、両者を合わせて非上昇型急性冠症候群(NSTE-ACS)としてあらわされる時があります。
血液検査では、クレアチンキナーゼ(CK)、クレアチンキナーゼMB分画(CK-MB)などの心筋逸脱酵素や心筋構造蛋白が測定されるが、心筋トロポニンが健常人の99%値を超える一過性の上昇・下降を示すことをもって心筋梗塞と診断するとされてます。
主な治療法
詰まった血管を再び開通させる「再灌流療法」として、主に以下の2つが挙げられます。
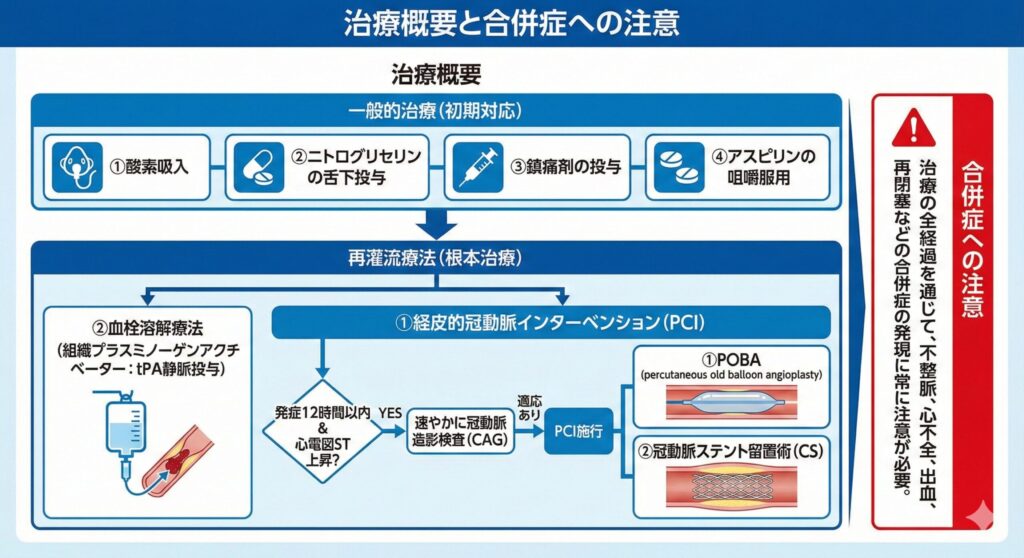
- 経皮的冠動脈インターベンション(PCI): 手首や足の付け根からカテーテルを入れ、風船(POBA)や金属の筒(ステント)を使って血管を内側から広げる治療。現在の主流です。
- 血栓溶解療法: 組織プラスミノーゲンアクチベーター(tPA)などを静脈投与し、血栓を薬で溶かす治療。
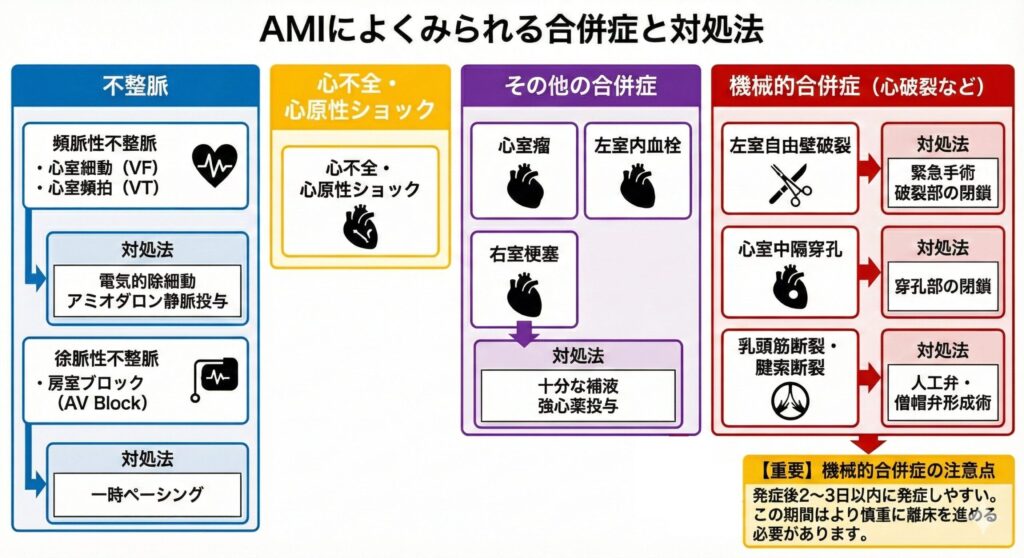
要注意!合併症リスク
AMI後のリハビリにおいて、最も警戒すべきなのが「合併症による急変」です。
これらは心筋壊死の程度や部位によって生じます。特に「機械的合併症」は発症後2~3日以内に突然発症しやすいため、バイタルサインや自覚症状を常に観察しながら慎重にリハビリを進める必要があります。
| 合併症の種類 | 具体的な症状と警戒すべきタイミング |
|---|---|
|
ポンプ失調 |
心筋が広範囲に壊死することで、左室の収縮機能が低下し「心不全」を引き起こします。 重症度は「Killip(キリップ)分類」や「Forrester(フォレスター)分類」で評価され、肺うっ血や血圧低下に注意が必要です。 |
|
致死性不整脈 |
心室頻拍(VT)や心室細動(Vf)など、突然死に直結する危険な不整脈です。 特に発症から「48時間以内」はリスクが極めて高いため、心電図モニターの厳重な監視が必須です。 |
|
機械的合併症 |
もろくなった心筋が物理的に破綻する状態です(心破裂、心室中隔穿孔、乳頭筋断裂など)。 発症から「2~3日後から1週間以内」に突然の血圧低下やショック状態として現れることが多く、リハビリ離床のタイミングと重なるため最大の警戒が必要です。 |
心リハの4つのステージ(時期区分)
AMIのリハビリは、時期によって目的がガラリと変わります。
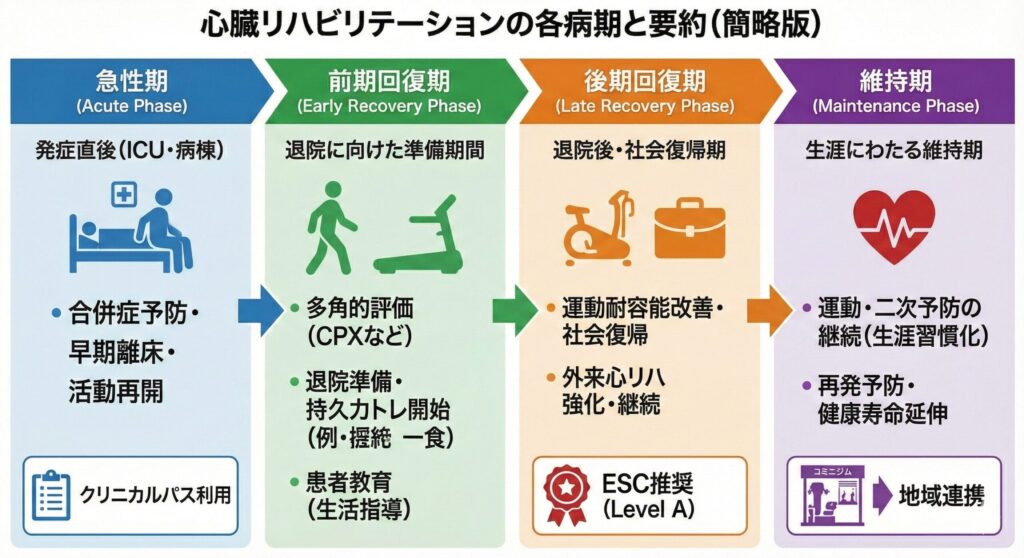
ICU(集中治療室)などでの早期離床フェーズ。急変リスクに細心の注意を払いながら、寝たきりによる「廃用症候群」の予防を主目的とします。
一般病棟でのフェーズ。自立した退院生活に向けて「200m歩行の自立」などを目指します。また、運動時の虚血評価を行い、退院後の生活指導(食事・服薬など)を開始します。
ここからが心リハの「本番」です。CPX等で運動耐容能を安全に高め、再発予防(二次予防)の徹底と社会復帰に向けた身体作りを行います。
病院を卒業し、地域のスポーツジムや在宅、メディカルフィットネスなどで、自立して安全な運動習慣を継続していく生涯フェーズです。
STEMI発症後の「外来心臓リハビリテーション(後期回復期)」への参加は、【推奨クラスⅠ・エビデンスレベルA】(=絶対にやるべき・予後を改善する明確な根拠がある)とされています。
さいごに


ここまでご覧いただきありがとうございます。
今回は急性心筋梗塞の病態から診断、治療、合併症管理、そして心リハの導入に関して解説しました。
『機械的合併症』や『致死性不整脈』がいつ起きやすいかを知っておくだけで、日々の臨床での観察ポイント(バイタルサインや心電図)が明確になり、リスクを最小限に抑えることができます。
「病態はわかったけど、具体的にどう運動させればいいの?」という疑問については、次回の【後編】で詳しく解説します!

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
👉 次回の記事はこちら:【後編】急性心筋梗塞の運動処方マニュアル|FITTの決定・中止基準・ステージアップ判定を徹底解説

参考文献
- 急性冠症候群ガイドライン(2018 年改訂版), pp11-14, 17-18, 67, 75-79, 2018.
- 「-指導士資格認定試験準拠- 心臓リハビリテーション必携」増補改訂版, pp87-90, 267-273, 2022.
- Ying Xing et al.:The Beneficial Role of Exercise Training for Myocardial Infarction Treatment in Elderly, 2020.
- R Belardinelli et al. :Exercise Training Intervention After Coronary Angioplasty: The ETICA Trial, 2001.
- R Belardinelli et al.:Effects of moderate exercise training on thallium uptake and contractile response to low-dose dobutamine of dysfunctional myocardium in patients with ischemic cardiomyopathy, 1998.
- 2021年改訂版心血管疾患におけるリハビリテーションに関するガイドライン, 2021.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf




コメント