心不全の運動療法、リスク管理や負荷設定に自信を持てていますか?本記事では、心リハ指導士が最新ガイドラインに基づく「運動の禁忌・中止基準」から、有酸素運動・筋トレの具体的なFITT、3段階のロードマップ、食事療法までを網羅的に解説。臨床現場ですぐに使える実践的なマニュアルです。

心不全の運動療法の実際について、禁忌から実践、注意点まで、現場で気になる部分を体系的に解説したいと思います。
- 絶対に守るべき運動の「禁忌」と「中止基準」
- 有酸素運動と筋力トレーニングの具体的な処方(FITT)
- レジスタンストレーニングの「3段階ロードマップ」
- 効果を高める食事療法と、見逃してはいけない過負荷のサイン
はじめに
前回までに心不全の分類や、病態、治療などの概要について網羅的かつ体系的に解説しました。
👉 前回の記事はこちら:【中編】心不全の症状と最新治療|うっ血所見と「ファンタスティックフォー」を心リハ指導士が解説
心不全は完治が難しく、入退院を繰り返すことが多い病気です。しかし、適切な運動療法を行うことで「早期退院・再入院予防」や「QOL(生活の質)の向上」が可能になります。
今回も、主に「2021年改訂版 心血管疾患におけるリハビリテーションに関するガイドライン」等を参考に作成しました。
運動療法の「禁忌」と「中止基準」
まずは「やってはいけない時(禁忌)」と「途中でやめる時(中止基準)」を頭に入れましょう。基本的には、「コントロール良好な慢性心不全」が適応となり、不安定な状態では実施しません。
心不全の運動療法の「禁忌」とは
- 過去3日以内における自覚症状の増悪
- 不安定狭心症または閾値の低い心筋虚血(2METs以下)
- 手術適応のある重症弁膜症(症候性大動脈弁狭窄症など)
- 重症の左室流出路狭窄
- コントロール不良の不整脈(心室細動,持続性心室頻拍)
- 活動性の心筋炎,心膜炎,心内膜炎
- 急性全身性疾患または発熱
- 運動療法が禁忌となるその他の疾患(急性大動脈解離,中等度以上の大動脈瘤,重症高血圧,血栓性静脈炎,2週間以内の塞栓症,重篤な他臓器障害など)
※加えてESC working groupの絶対的禁忌には、コントロール不良の糖尿病や新たに発症した心房細動などが含まれます。
- NYHA心機能分類 IV度
- 過去1週間以内における自覚症状増悪や体重の2kg以上の増加
- 中等症の左室流出路狭窄
- 血行動態が保持された心拍数コントロール不良の頻脈性または徐脈性不整脈(非持続性心室頻拍,頻脈性心房細動,頻脈性心房粗動など)
- 高度房室ブロック
- 運動による自覚症状の悪化(疲労,めまい,発汗多量,呼吸困難など)
※ESC working groupにおいては、運動に伴う収縮期血圧の低下や、持続的または間欠的ドブタミン治療中なども含まれます。
相対的禁忌については、主治医などと相談して実施しても可能なのか、どの程度実施しても問題ないのかを協議したして判断する必要があります。運動療法を行う場合は、症状や病態の増悪に注意しながらその目標となる負荷まで慎重に逓増させていきましょう。
中止すべき「中止基準」のサイン
- 著明な息切れまたは倦怠感(Borg scale 14以上)
- 運動中の呼吸数 40回/分以上
- Ⅲ音または肺ラ音の出現、または肺ラ音の増強
- Ⅱ音肺動脈成分の増強
- 脈圧の減少(収縮期・拡張期の差が10mmHg未満)
- 運動に伴う上室性・心室性不整脈の増加
- 発汗、蒼白または意識混濁
これら一つでも該当する場合は、速やかに負荷量の漸減や、運動を中止することが望ましいです。バイタルサインの数値や病態によっては救命処置に移行する必要があるため、現状の評価とその後の迅速な判断が重要となります。
慢性心不全の運動療法の実際
以上の禁忌に該当しないことが確認できたら、実際に運動療法の実施に移ります。運動療法には主に、①有酸素運動 と ②筋力トレーニング(レジスタンストレーニング) があります。
有酸素運動の実施方法
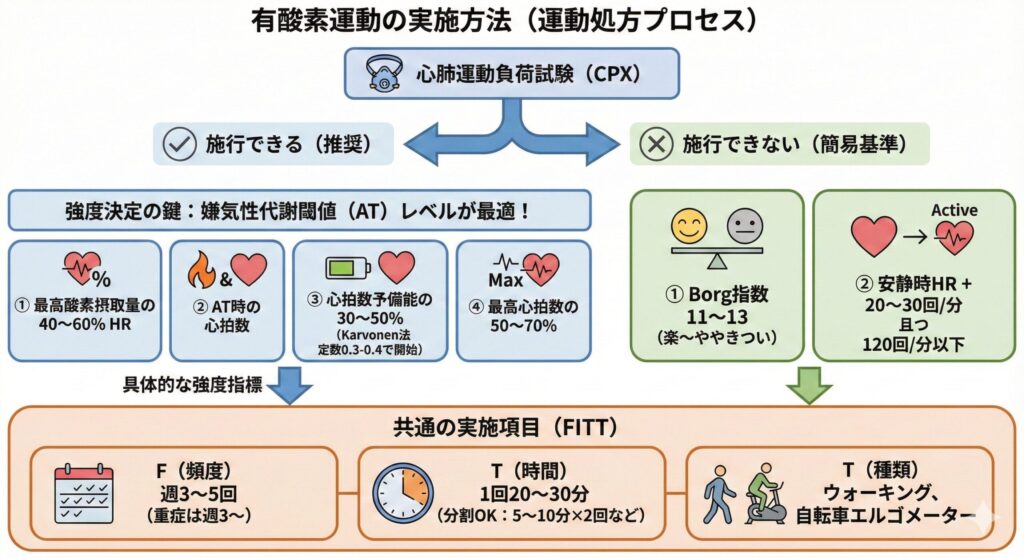
運動処方を行う場合、可能であれば心肺運動負荷試験(CPX)を施行して、嫌気性代謝閾値(AT)を用いてプログラムを作成することが最も安全で望ましいです。
| 項目 | 内容 |
|---|---|
| F(頻度) | 週3~5回(重症例は週3回から) |
| I(強度) | Borg指数 11~13(楽~ややきつい) ※CPXが可能なら「ATレベル」が最適。 |
| T(時間) | 1回20~30分 ※最初は「5~10分×2回」など分割してもOK |
| T(種類) | ウォーキング、自転車エルゴメーター |
CPXを施行できる場合は、以下の運動強度を参考に調整してください。
| ▼ CPX施行例と非施行例の強度の違い |
|---|
| ①最高酸素摂取量の40~60%の心拍数 ②嫌気性代謝閾値(AT)の心拍数 ③心拍数予備能の30~50% ④最高心拍数の50~70% |
Karvonen法を用いる場合は、定数を0.3-0.4に設定して開始し、逓増的に強度を増加させるべきだとしています。実臨床でも入院から外来を通して定数を0.5以上で設定することは少なく、基本的に0.4以下で実施することが多いです。
💡 ポイント:CPXが実施できない場合は、以下の簡易基準を目安にします。
| 非CPX施行例 |
|---|
| 1.Borg scale11~13(楽~ややきつい) 2.安静座位時HR+20~30/分+運動時の心拍数が120/分以下であること |
レジスタンストレーニングの実施方法
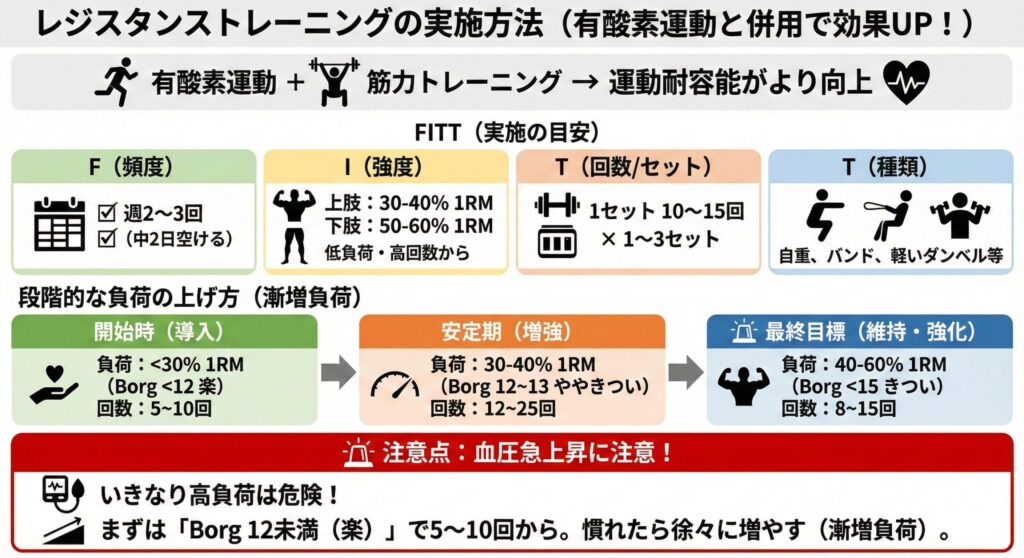
有酸素運動だけでなく、筋力トレーニングを併用することで、より効果的に運動耐容能が向上します。
| 項目 | 内容 |
|---|---|
| F(頻度) | 週2~3回(中2日あける) |
| I(強度) | Borg指数 11~13(楽~ややきつい) 低負荷・高回数からスタート ・上肢:最大筋力の30~40% ・下肢:最大筋力の50~60% |
| T(時間) | 1セット10~15回 × 1~3セット |
| T(種類) | 自重スクワット、ゴムバンド、軽いダンベルなど |
レジスタンストレーニングの段階的ロードマップ
レジスタンストレーニングは週2~3回の頻度で行い、以下の3段階を目安に徐々に負荷を上げていきます。
まずは「正しいフォーム」を覚え、筋肉を刺激に慣らす時期です。
- 負荷(重さ): 1RM 30%未満
- 自覚症状: Borg 12未満(楽である)
- 回数: 5 ~ 10回
回数を増やして、筋肉の持久力を高めていく時期です。
- 負荷(重さ): 1RM 30 ~ 40%
- 自覚症状: Borg 12 ~ 13(ややきつい手前)
- 回数: 12 ~ 25回(高回数で行います)
日常生活を楽に過ごすための「筋力」をしっかりつける時期です。
- 負荷(重さ): 1RM 40 ~ 60%
- 自覚症状: Borg 15未満(きついと感じない範囲)
- 回数: 8 ~ 15回
⚠️ 注意点:いきなり重い負荷をかけると血圧が急上昇し危険です。まずは「Borg 12未満(楽に感じる)」負荷で5~10回から始め、慣れてきたら徐々に回数や負荷を増やしていきましょう(漸増負荷)。
効果を高める「食事療法」
心不全に対する心臓リハビリには、運動だけでなく「食事療法」も非常に重要とされています。
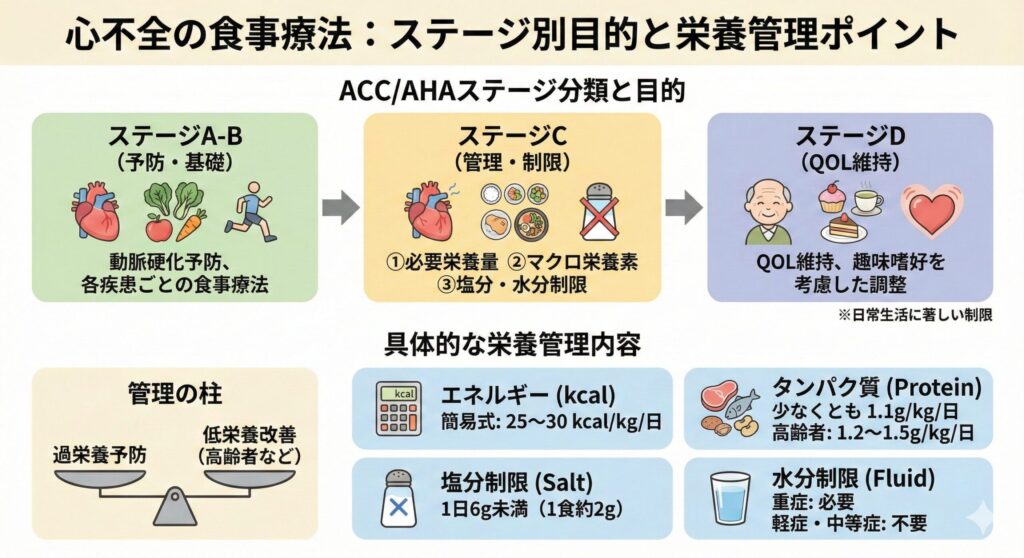
心不全診療ガイドラインによると、食事療法について心不全のステージ(A〜D)ごとに目的が分類されています。
| ACC/AHAステージ分類 | 目的 |
|---|---|
| ステージA-B | 動脈硬化性疾患の予防と各疾患ごとの食事療法 |
| ステージC | ①必要栄養量 ②マクロ栄養素の摂取量 ③塩分・水分制限 ④その他の栄養素 |
| ステージD | QOLの維持日常生活に著しい制限がある |
心血管疾患におけるリハビリテーションに関するガイドラインによると、心不全の栄養管理は①過栄養による栄養管理、②低栄養に対する栄養強化が重要であるとされてます。
| 栄養管理 | 内容 |
|---|---|
| 必要栄養量(カロリー) | 簡易式:体重1㎏あたり25~30 kcal/日 (Harris-Benedictの式なども活用) |
| タンパク質 | 少なくとも1日体重1㎏あたり1.1g 高齢者では1日体重1㎏あたり1.2~1.5g |
| 塩分制限 | 1日6g未満 1食2g程度 |
| 水分制限 | 重症心不全では必要だが、 軽症・中等症の心不全では不要 |
※ステージDに関しては、病状が悪化し食事摂取量自体が減少している可能性が高いため、厳格な制限よりも「患者本人の趣味嗜好に合わせた食事内容(食べられるものを食べる)」に調整することも重要に検討されます。
プログラム実施の「監視・管理」
安全に継続するために、以下の「悪化のサイン」を見逃さないようにしましょう。これら項目を複合的に評価して日々の状態どのように変化しているか把握することが重要です。
- 自覚症状:運動療法中や日常生活時に動悸、呼吸困難感、疲労感の出現または増悪
- 他覚的所見:浮腫(むくみ)、頸静脈怒張の出現または増悪
- 安静時心拍数(HR)の上昇
- BNP / NT-proBNP 濃度の上昇
また、運動負荷量が「患者さんにとって過大である」ことについて、以下の指標が示されています。
- 体重増加: 3~7日間で2kg以上の増加(体液貯留・うっ血の疑い)
- 血圧低下: 運動強度を上げたのに、収縮期血圧が20mmHg以上低下(循環不全の兆候)
- 症状の悪化: いつもと同じ運動なのに、胸部症状(息苦しさなど)が強くなる
- 心拍応答の悪化: 同じ運動強度で、心拍数が10回/分以上高い、またはBorg指数が2段階以上高い
- SpO2低下: 90%未満、または安静時から5%以上の低下
- 心電図変化: 新たな不整脈の出現、1mm以上のST低下
以上のような項目を常に意識しながら運動療法を実施することで、より安全性が確保されたリハビリを提供できます。
また低リスク症例に関しては、外来での運動療法開始時からある程度の期間は「監視型」で実施し、問題なければ「非監視型(自己管理)」に移行していくことができるので、時期を慎重に検討しながら実施しましょう。
さいごに

ここまでご覧いただきありがとうございます。
今回は、心不全に対する心臓リハビリに関して、運動療法を中心に解説させていただきました。
運動療法は、「FITT」に基づいて適切に負荷設定を行えば、薬と同じくらい強力な治療効果を発揮します。しかし、一歩間違えれば心不全を悪化させるリスクもあります。だからこそ、私たち専門職がしっかりと評価し、安全な範囲で指導することが重要なのです。
食事療法と組み合わせた包括的なアプローチで、患者さんが「その人らしい生活」を取り戻せるよう、サポートしていきましょう。
今日学んだ知識が明日の心臓リハビリテーションに活用できれば幸いです。

急性期病院に勤務する現役理学療法士(臨床経験6年)。心臓リハビリテーション指導士の資格を活かし、若手セラピストが「明日からすぐ使える」実践的な知識を分かりやすく発信中!データ分析や医療AIにも関心があります。
CPXや循環器リハビリ、医療×AIに関する情報など、明日からの臨床の疑問を解決するヒントを日々ポストしています。
ブログ『ゆ~きのリハラボ』の最新の更新情報も発信していますので、ぜひフォローして一緒に学びましょう!
参考文献
- 日本循環器学会/日本心臓リハビリテーション学会(2021).「心血管疾患におけるリハビリテーションに関するガイドライン」.https://www.jacr.jp/cms/wp-content/uploads/2015/04/JCS2021_Makita2.pdf.
- European Heart Journal(2001).「Recommendations for exercise training in chronic heart failure patients」. https://doi.org/10.1053/euhj.2000.2440.
- 日本心臓リハビリテーション学会(2022).「指導士資格認定試験準拠 心臓リハビリテーション必携」.p275-277.
- Piepoli, Massimo F., et al. 「Exercise training in heart failure: from theory to practice. A consensus document of the Heart Failure Association and the European Association for Cardiovascular Prevention and Rehabilitation」. European journal of heart failure 13.4 (2011): 347-357.
- 日本循環器学会/日本心不全学会(2025).「2025年改訂版心不全診療ガイドライン」.https://www.j-circ.or.jp/cms/wp-content/uploads/2025/03/JCS2025_Kato.pdf.




コメント